In questo articolo ripropongo un bel lavoro presente sul sito https://www.spine-health.com/ che descrive una delle più comuni problematiche che colpiscono i pazienti ovvero la sciatica e le sue cause.
 La sciatica, o sciatalgia, è un sintomo che può essere causato da una serie disparata di condizioni cliniche, letteralmente vuol dire infiammazione del nervo sciatico, capirne le cause è un passo fondamentale per orientare il paziente verso un percorso di guarigione.
La sciatica, o sciatalgia, è un sintomo che può essere causato da una serie disparata di condizioni cliniche, letteralmente vuol dire infiammazione del nervo sciatico, capirne le cause è un passo fondamentale per orientare il paziente verso un percorso di guarigione.
Il nervo sciatico esce dalle ultime vertebre lombari e le prime vertebre dell’osso sacro, è il più lungo e spesso nervo del corpo umano percorre il territorio che va appunto dalla colonna lombare, al gluteo, alla parte posteriore della coscia, il polpaccio e il piede.
L’irritazione del nervo alla sua uscita dalla colonna vertebrale o lungo il suo decorso può generare dolore, formicolio, alterata sensibilità e debolezza su parte o su tutto il percorso del nervo. L’intensità e la durata dei sintomi dipende dalla severità del problema che causa il sintomo sciatalgico.
Le cause più comuni che determinano il coinvolgimento del nervo sciatico sono varie:
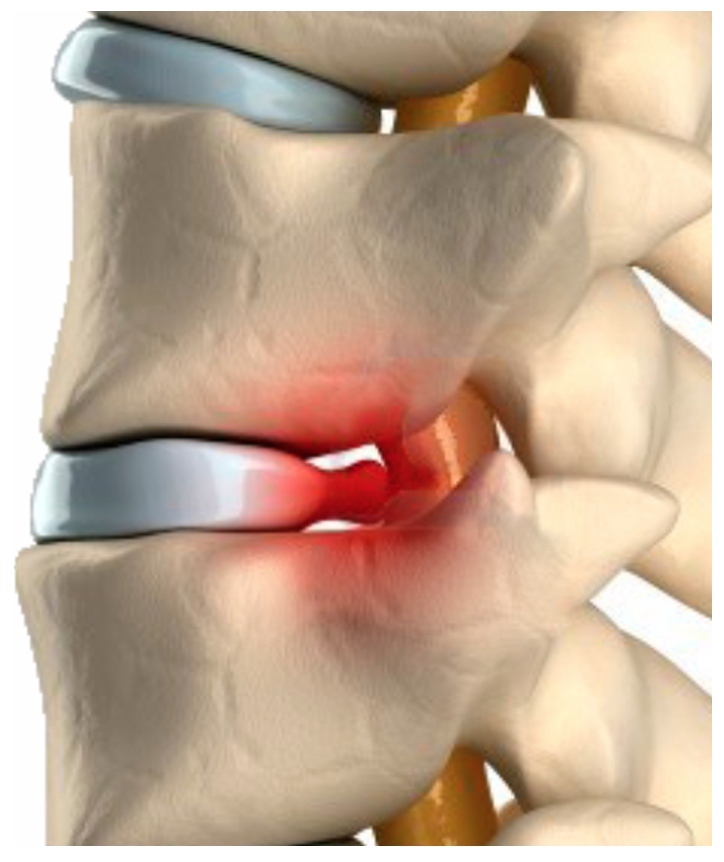 Ernia del disco: gli studi ci mostrano che circa il 90% delle sciatiche è causato da un problema al disco intervertebrale nelle forme di protusioni, ernie, bulging discale, diminuzione dello spessore del disco stesso per esempio per disidratazione. Questo crea una compressione della radice dello sciatico. L’ernia del disco può causare la sciatica in due modi:
Ernia del disco: gli studi ci mostrano che circa il 90% delle sciatiche è causato da un problema al disco intervertebrale nelle forme di protusioni, ernie, bulging discale, diminuzione dello spessore del disco stesso per esempio per disidratazione. Questo crea una compressione della radice dello sciatico. L’ernia del disco può causare la sciatica in due modi:- Compressione diretta: il disco o il materiale che esso contiene e che fuoriesce per rottura delle fibre esterne, va a comprimere direttamente la radice del nervo.
- Infiammazione per cause chimiche: il materiale discale che fuoriesce può avere caratteristiche acide (acido ialuronico) che può irritare la radice del nervo.
Un disco erniato può comprimere la radice di un solo lato con sintomi che coinvolgono solo una gamba, oppure può comprimere entrambi le radici causando problemi a tutte e due le gambe (sciatica bilaterale).
- Degenerazione: i tessuti come ossa (articolazioni) e legamenti possono andare incontro a problemi degenerativi per età o sovraccarico, ciò può comprimere o irritare il nervo spinale. La degenerazione delle faccette articolari può anche causare l’infiammazione e l’aumento di massa del tessuto sinoviale nella capsula dell’articolazione. La degenerazione dell’osso della vertebra crea osteofiti che a loro volta sono causa di compressione. Le proteine che vengono secrete dal disco degenerato fanno da mediatori chimici che aumentano il processo infiammatorio locale.

- Stenosi lombare: la stenosi spinale è il restringimento del canale spinale ed è relativamente comune negli adulti di età superiore ai 60 anni. La ricerca suggerisce che la stenosi del forame da cui esce il nervo può essere comune nel causare la sciatica nella popolazione anziana.
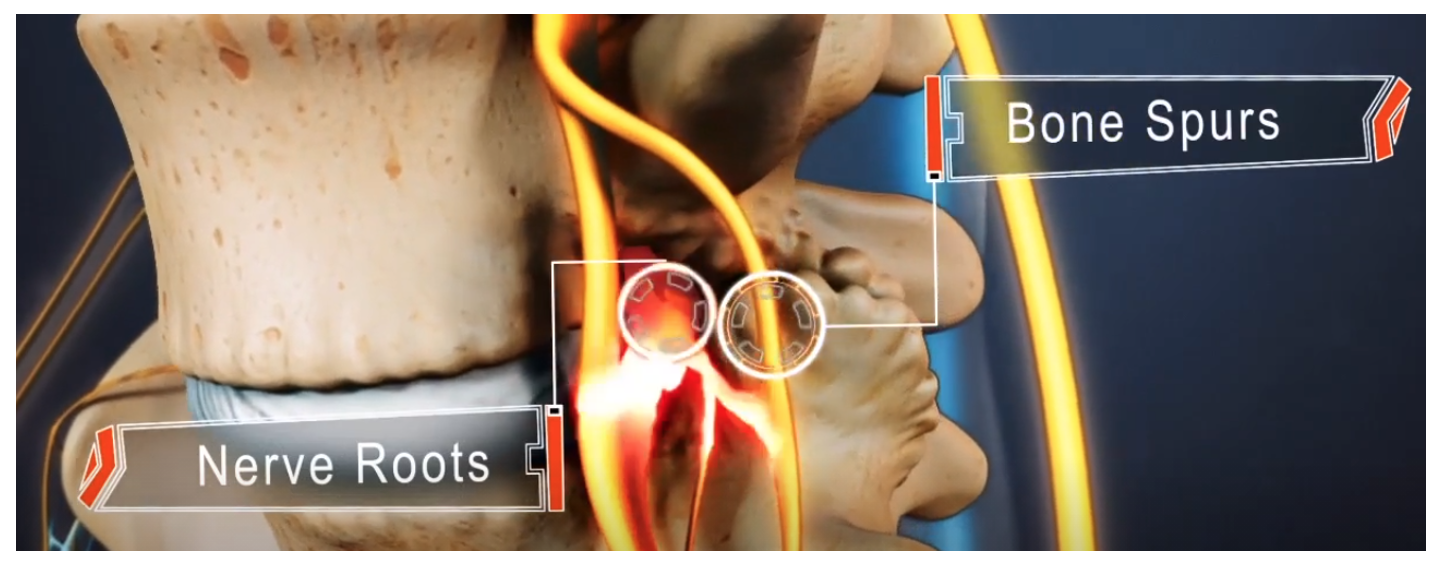
- Spondilolistesi: si ha quando si verifica una frattura da stress tra il corpo della vertebra e l’arco osseo posteriore, questo fa scivolare la vertebra in avanti con conseguente intrappolamento della radice del nervo, anche bilateralmente. È più comune nei giovani adulti.

Quelle descritte sono tutte manifestazioni cliniche che possono svilupparsi nel tempo o spontaneamente a causa di traumi e stress fisico. Incidenti, cadute o infortuni possono causare una lesione diretta del nervo, in questo caso la sintomatologia è molto acuta e improvvisa, diversamente da una fase degenerativa che è progressiva nel tempo e quindi anche i sintomi si manifestano progressivamente.
 Oltre a quelle appena descritte, ci sono altre manifestazioni patologiche che hanno tra i sintomi la sciatica, e sono:
Oltre a quelle appena descritte, ci sono altre manifestazioni patologiche che hanno tra i sintomi la sciatica, e sono:
- La sindrome del piriforme: causata dallo spasmo del muscolo piriforme che si trova in profondità nel gluteo e che passa subito sopra al passaggio dello sciatico dietro l’anca. La compressione del nervo avviene per spasmo del muscolo causata spesso da sovraccarico o per problemi di mobilità legati al bacino e all’anca. Il sovraccarico da sovrallenamento può produrre tale condizione patologica.
- Disfunzioni sacro-iliache: si parla di disfunzioni quando un’articolazione non compie in maniera fisiologica i movimenti previsti, l’articolazione sacro-iliaca è quella tra osso sacro appunto e il bacino. Sono varie le cause che possono generare una disfunzione a tale livello e uno dei sintomi può essere la sciatalgia.
Raramente, la sciatica può svilupparsi a causa di tumori, infezioni, formazione di tessuto cicatriziale, raccolta di liquidi, malattia di Pott (tubercolosi spinale) o frattura della colonna lombare. Sebbene poco frequente, la sciatica può anche svilupparsi come complicazione di metodi di iniezione muscolare errati nel gluteo o in seguito a un intervento chirurgico di protesi dell’anca. Circa l’1% delle donne in gravidanza può sviluppare la sciatica ad un certo punto durante la gestazione.
Esistono dei test specifici che ci permettono di capire se l’origine del dolore è di tipo vertebrale, discale, articolare, o a carico di altre zone anatomiche, come abbiamo visto prima. La corretta raccolta delle informazioni del paziente e dei sintomi riportati oltre all’attenta valutazione clinica ci orientano verso una diagnosi, inoltre è sempre opportuno avvalersi delle giuste indagini radiologiche che sono di aiuto per stabilire un’origine precisa.
La maggior parte delle patologie che ho elencato trovano un enorme beneficio dai trattamenti conservativi come la fisioterapia e la terapia manuale che evitano di ricorrere all’utilizzo di farmaci o peggio all’intervento chirurgico.


 Dott. Andrea Lo Stocco
Dott. Andrea Lo Stocco Andrea Lo Stocco
Andrea Lo Stocco Oltre ad essere una condizione che peggiora la qualità di vita dell’individuo ha una ricaduta importante sui costi sociali legati alle ore di assenza dal lavoro e ai costi relativi alla spesa sanitaria (negli Stati Uniti si stima che questo ha una ricaduta economica di circa 50 miliardi di dollari l’anno).
Oltre ad essere una condizione che peggiora la qualità di vita dell’individuo ha una ricaduta importante sui costi sociali legati alle ore di assenza dal lavoro e ai costi relativi alla spesa sanitaria (negli Stati Uniti si stima che questo ha una ricaduta economica di circa 50 miliardi di dollari l’anno). Se invece ragioniamo secondo schemi più globali ci rendiamo conto di come la spalla e la cervicale siano coinvolte reciprocamente e contemporaneamente in problematiche relative a tensioni e scompensi di catene miofasciali più complesse.
Se invece ragioniamo secondo schemi più globali ci rendiamo conto di come la spalla e la cervicale siano coinvolte reciprocamente e contemporaneamente in problematiche relative a tensioni e scompensi di catene miofasciali più complesse. Anche l’utilizzo di FANS o di terapie antinfiammatorie locali può essere utile (nonostante non sia un problema di base infiammatoria) perché vanno a diminuire l’irritazione dei tessuti circostanti che inevitabilmente sono in difficoltà. L’utilizzo di tutori che mettono “a riposo” la giunzione tendinea può avere un’efficacia soggettiva e dipendente dalle attività che il paziente svolge.
Anche l’utilizzo di FANS o di terapie antinfiammatorie locali può essere utile (nonostante non sia un problema di base infiammatoria) perché vanno a diminuire l’irritazione dei tessuti circostanti che inevitabilmente sono in difficoltà. L’utilizzo di tutori che mettono “a riposo” la giunzione tendinea può avere un’efficacia soggettiva e dipendente dalle attività che il paziente svolge. Andrea Lo Stocco
Andrea Lo Stocco condizione dolorosa chiamata coccigodinia, a volte facile da risolvere, altre volte invalidante per il paziente e difficile da affrontare per il professionista della salute.
condizione dolorosa chiamata coccigodinia, a volte facile da risolvere, altre volte invalidante per il paziente e difficile da affrontare per il professionista della salute. Circa il 60%-70% dei casi di coccigodinia avviene per traumi, stiamo parlando della caduta “sul sedere”, il dolore solitamente è immediato, altre volte è lieve ma rimane una condizione latente che si manifesta anche dopo 2/3 anni.
Circa il 60%-70% dei casi di coccigodinia avviene per traumi, stiamo parlando della caduta “sul sedere”, il dolore solitamente è immediato, altre volte è lieve ma rimane una condizione latente che si manifesta anche dopo 2/3 anni. L’articolazione fra coccige e osso sacro può andare incontro a processi degenerativi e infiammatori anche cronici, o addirittura borsiti (infiammazione delle borse sierose di scorrimento).
L’articolazione fra coccige e osso sacro può andare incontro a processi degenerativi e infiammatori anche cronici, o addirittura borsiti (infiammazione delle borse sierose di scorrimento). Molti problemi viscerali come fistole anali, cisti, prostatiti, emorroidi, problemi ginecologici o rettali possono “mimare” un dolore al coccige che non avrà quindi un’origine muscolo-scheletrica.
Molti problemi viscerali come fistole anali, cisti, prostatiti, emorroidi, problemi ginecologici o rettali possono “mimare” un dolore al coccige che non avrà quindi un’origine muscolo-scheletrica.

 Alterato atteggiamento del collo e del dorso con limitazione dei movimenti vertebrali.
Alterato atteggiamento del collo e del dorso con limitazione dei movimenti vertebrali. Alcuni autori descrivono la presenza dei così detti trigger points (punti grilletto) che si trovano in zona nucale, alla base del collo o attorno alle scapole, questi se premuti irradiano il dolore sulle zone interessate dagli attacchi di cefalea.
Alcuni autori descrivono la presenza dei così detti trigger points (punti grilletto) che si trovano in zona nucale, alla base del collo o attorno alle scapole, questi se premuti irradiano il dolore sulle zone interessate dagli attacchi di cefalea. Sempre attingendo agli studi scientifici, si appura che il trattamento manuale osteopatico risulta tra i più efficaci, l’approccio sulle articolazioni vertebrali, il lavoro sulle rigidità muscolari il coinvolgimento di più distretti corporei per ristabilire un corretto equilibrio meccanico e posturale ci permette di avere un buon successo sulle cefalee cervicogeniche.
Sempre attingendo agli studi scientifici, si appura che il trattamento manuale osteopatico risulta tra i più efficaci, l’approccio sulle articolazioni vertebrali, il lavoro sulle rigidità muscolari il coinvolgimento di più distretti corporei per ristabilire un corretto equilibrio meccanico e posturale ci permette di avere un buon successo sulle cefalee cervicogeniche.
 Nella mia esperienza ho avuto pazienti che sono spaventati da un gesto che sembra apparentemente invasivo, o magari hanno già avuto spiacevoli esperienze con altri colleghi poco attenti o poco esperti, o semplicemente sono poco informati rispetto al tipo di intervento terapeutico e si lasciano convincere dalle dicerie di qualche conoscente o peggio dalle solite fake news che girano nel web.
Nella mia esperienza ho avuto pazienti che sono spaventati da un gesto che sembra apparentemente invasivo, o magari hanno già avuto spiacevoli esperienze con altri colleghi poco attenti o poco esperti, o semplicemente sono poco informati rispetto al tipo di intervento terapeutico e si lasciano convincere dalle dicerie di qualche conoscente o peggio dalle solite fake news che girano nel web. Lo scopo finale delle tecniche manipolative è quello di recuperare o comunque migliorare la funzione dell’articolazione, in questo caso le articolazioni tra le vertebre, riducendo il dolore e sul lungo periodo l’infiammazione.
Lo scopo finale delle tecniche manipolative è quello di recuperare o comunque migliorare la funzione dell’articolazione, in questo caso le articolazioni tra le vertebre, riducendo il dolore e sul lungo periodo l’infiammazione. Alcuni pazienti si fanno spaventare dal caratteristico CRACK che accompagna la tecnica, dobbiamo fare quindi chiarezza anche su questo.
Alcuni pazienti si fanno spaventare dal caratteristico CRACK che accompagna la tecnica, dobbiamo fare quindi chiarezza anche su questo. Oltre che dal “rumore” articolare i pazienti sono spaventati da alcune notizie che circolano sui media e che descrivono la tecnica come pericolosa o addirittura mortale (come si vede in qualche film in cui l’eroe super muscoloso annienta tutte le guardie con un colpo ben assestato che SPEZZA il collo), c’è da dire che ormai sono molti gli studi scientifici che dimostrano come sia raro un effetto avverso dato dalla manipolazione spinale, e spesso parliamo di situazioni in cui era preesistente una condizione clinica non nota al paziente e men che meno all’operatore sanitario e che rappresenta una controindicazione alla tecnica.
Oltre che dal “rumore” articolare i pazienti sono spaventati da alcune notizie che circolano sui media e che descrivono la tecnica come pericolosa o addirittura mortale (come si vede in qualche film in cui l’eroe super muscoloso annienta tutte le guardie con un colpo ben assestato che SPEZZA il collo), c’è da dire che ormai sono molti gli studi scientifici che dimostrano come sia raro un effetto avverso dato dalla manipolazione spinale, e spesso parliamo di situazioni in cui era preesistente una condizione clinica non nota al paziente e men che meno all’operatore sanitario e che rappresenta una controindicazione alla tecnica. Un consiglio importante è sempre quello di rivolgersi a professionisti di cui si può avere la certezza del percorso formativo svolto, tale da rispettare i canoni ufficiali.
Un consiglio importante è sempre quello di rivolgersi a professionisti di cui si può avere la certezza del percorso formativo svolto, tale da rispettare i canoni ufficiali.



 Nei casi più gravi si nota una modificazione dell’architettura del piede, sia della sua parte posteriore (retropiede) che nel mediopiede con il crollo dell’arco plantare.
Nei casi più gravi si nota una modificazione dell’architettura del piede, sia della sua parte posteriore (retropiede) che nel mediopiede con il crollo dell’arco plantare.
 Il trattamento è innanzitutto preventivo, in età precoce se si manifestano i primi segni di alterazione della forma articolare, soprattutto se c’è familiarità, sarebbe utile cominciare con un programma di esercizio terapeutico che consiste in una serie di lavori mirati al riequilibrio delle forze che agiscono sulla struttura del piede, esercizi di rinforzo o di allungamento per normalizzare le catene muscolari, esercizi propriocettivi per recuperare la normale attivazione dei meccanismi autonomi durante lo schema del passo e durante la stazione eretta. È importante associare dei trattamenti di terapia manuale per assicurare una buona mobilità a tutte le strutture coinvolte.
Il trattamento è innanzitutto preventivo, in età precoce se si manifestano i primi segni di alterazione della forma articolare, soprattutto se c’è familiarità, sarebbe utile cominciare con un programma di esercizio terapeutico che consiste in una serie di lavori mirati al riequilibrio delle forze che agiscono sulla struttura del piede, esercizi di rinforzo o di allungamento per normalizzare le catene muscolari, esercizi propriocettivi per recuperare la normale attivazione dei meccanismi autonomi durante lo schema del passo e durante la stazione eretta. È importante associare dei trattamenti di terapia manuale per assicurare una buona mobilità a tutte le strutture coinvolte. In età adulta ai primi segni di alterazione della forma articolare o ai primi sintomi dolorosi si dovrebbe cominciare con il trattamento conservativo. Oltre all’esercizio terapeutico come prima descritto e alla terapia manuale, sarebbe utile associare della terapia fisica strumentale (ultrasuono, laser) che vada ad agire sull’infiammazione della borsa e dell’articolazione in modo da diminuire precocemente la sintomatologia dolorosa. Integrare con la terapia infiltrativa è utile nei casi in cui la borsite non risponde agli altri trattamenti. Un programma di esercizi domiciliari da svolgere sul lungo periodo è utile per un buon mantenimento (rimando all’articolo
In età adulta ai primi segni di alterazione della forma articolare o ai primi sintomi dolorosi si dovrebbe cominciare con il trattamento conservativo. Oltre all’esercizio terapeutico come prima descritto e alla terapia manuale, sarebbe utile associare della terapia fisica strumentale (ultrasuono, laser) che vada ad agire sull’infiammazione della borsa e dell’articolazione in modo da diminuire precocemente la sintomatologia dolorosa. Integrare con la terapia infiltrativa è utile nei casi in cui la borsite non risponde agli altri trattamenti. Un programma di esercizi domiciliari da svolgere sul lungo periodo è utile per un buon mantenimento (rimando all’articolo 







 Andrea Lo Stocco
Andrea Lo Stocco Il piede è formato da 30 ossa che tra loro si articolano in un complesso sistema che comprende strutture tiranti e strutture stabilizzanti.
Il piede è formato da 30 ossa che tra loro si articolano in un complesso sistema che comprende strutture tiranti e strutture stabilizzanti. È importante da bambini abituare il piede a calpestare delle superfici sempre diverse (sabbia, erba, terra ecc.) per far adattare la struttura del piede alle varie caratteristiche del terreno e per uno sviluppo ottimale della struttura muscoloscheletrica del piede.
È importante da bambini abituare il piede a calpestare delle superfici sempre diverse (sabbia, erba, terra ecc.) per far adattare la struttura del piede alle varie caratteristiche del terreno e per uno sviluppo ottimale della struttura muscoloscheletrica del piede. I soggetti che presentano lassità legamentosa congenita o instabilità secondaria ad altre patologie potrebbero avere difficoltà a camminare scalzi a causa di una carente tenuta dell’arco plantare o dell’iperestensione del ginocchio.
I soggetti che presentano lassità legamentosa congenita o instabilità secondaria ad altre patologie potrebbero avere difficoltà a camminare scalzi a causa di una carente tenuta dell’arco plantare o dell’iperestensione del ginocchio. Il carico sulle varie ossa del piede deve essere distribuito nelle giuste proporzioni, nella fase di appoggio su entrambi i piedi, quando appoggiamo su un solo piede e quando “spingiamo” per fare un passo.
Il carico sulle varie ossa del piede deve essere distribuito nelle giuste proporzioni, nella fase di appoggio su entrambi i piedi, quando appoggiamo su un solo piede e quando “spingiamo” per fare un passo. Scegliere la calzatura adatta
Scegliere la calzatura adatta

 Gli studi sulle cause del RGE concordano su quelli che sono i fattori chiave che generano tale condizione, sicuramente va considerata l’incontinenza (quindi l’incapacità di contrarsi in maniera efficace) del cardias.
Gli studi sulle cause del RGE concordano su quelli che sono i fattori chiave che generano tale condizione, sicuramente va considerata l’incontinenza (quindi l’incapacità di contrarsi in maniera efficace) del cardias. Tra questi abbiamo:
Tra questi abbiamo: La diagnosi del medico di base o dello specialista si basa sulla raccolta dei sintomi e segni clinici e si può avvalere di indagini strumentali come la PH-metria per misurare l’eventuale iperacidità dell’ambiente gastrico ed esofageo, la gastroscopia si utilizza invece per valutare lo stato irritativo della mucosa esofagea e gastrica, la presenza o meno di erosioni o di ernie iatali che spesso sono associate al RGE.
La diagnosi del medico di base o dello specialista si basa sulla raccolta dei sintomi e segni clinici e si può avvalere di indagini strumentali come la PH-metria per misurare l’eventuale iperacidità dell’ambiente gastrico ed esofageo, la gastroscopia si utilizza invece per valutare lo stato irritativo della mucosa esofagea e gastrica, la presenza o meno di erosioni o di ernie iatali che spesso sono associate al RGE. In particolar modo, rispetto al RGE il trattamento (che deve essere sempre modifica e personalizzato in base al paziente) prevede:
In particolar modo, rispetto al RGE il trattamento (che deve essere sempre modifica e personalizzato in base al paziente) prevede: