Negli ultimi mesi, quelli della pandemia per intenderci, chi opera nel settore sanitario ha potuto riscontrare che i pazienti riferiscono sintomi legati allo stress, stati d’ansia, stanchezza, fatica, astenia immotivate che precedentemente non avevano.
STRESS E STANCEZZA DA PANDEMIA – LO STUDIO DELL’OMS
Ovviamente questo è plausibile dato il periodo particolare che stiamo attraversando, ma l’organizzazione mondiale della sanità (OMS) ha condotto uno studio dal quale ha concluso che esiste una vera e propria sindrome che ha definito PANDEMIC FATIGUE (stanchezza pandemica).
 L’OMS, in questo studio condotto negli ultimi mesi e pubblicato recentemente, ha somministrato un questionario ad un campione sparso su tutta la popolazione europea, i dati raccolti fanno emergere una realtà che conferma come la pandemia da COVID-19 ha provocato un aumento importante di nuovi casi di depressione e ansia, ha peggiorato i problemi di salute mentale già esistenti, con forti conseguenze sul piano familiare, professionale, economico e sociale.
L’OMS, in questo studio condotto negli ultimi mesi e pubblicato recentemente, ha somministrato un questionario ad un campione sparso su tutta la popolazione europea, i dati raccolti fanno emergere una realtà che conferma come la pandemia da COVID-19 ha provocato un aumento importante di nuovi casi di depressione e ansia, ha peggiorato i problemi di salute mentale già esistenti, con forti conseguenze sul piano familiare, professionale, economico e sociale.
Tutto questo con un costo importante in termini emotivi e fisici per la popolazione (e soprattutto per il personale sanitario).
La stessa OMS stima che il 60% della popolazione europea soffra di questa sindrome che si manifesta con stanchezza e spossatezza immotivate e forte apatia.
Tutto pare sia dovuto allo stato di incertezza che questa pandemia porta con sé, alla prolungata crisi sanitaria ed economica che stiamo attraversando e della quale non riusciamo a stimarne la conclusione.
I SEGNALI
I dieci segni della pandemic fatigue[1]:
- Non sei diligente nel lavarti le mani o nell’indossare correttamente la mascherina
- Sei meno attento di quanto dovresti al distanziamento sociale
- Nonostante dormi sufficientemente sei continuamente stanco
- Ti senti più impaziente e più irritabile
- Ti turbano situazioni che prima non ti turbavano
- Ti senti stressato da compiti o situazioni che di solito gestisci bene
- Non ti senti coinvolto da cose che di solito trovavi divertenti
- Non sei fiducioso nel futuro
- È aumentato il tuo consumo di alcol, cibo o sostanza come la nicotina
- Hai difficoltà di concentrazione
 Le norme stabilite dai governi per far fronte all’emergenza sanitaria, vengono vissute da parte di qualcuno come un obbligo e questo crea una forte percezione di perdita della normalità (cosa per altro plausibile in un periodo di eccezionale emergenza) che porta ad essere demotivati e distaccati.
Le norme stabilite dai governi per far fronte all’emergenza sanitaria, vengono vissute da parte di qualcuno come un obbligo e questo crea una forte percezione di perdita della normalità (cosa per altro plausibile in un periodo di eccezionale emergenza) che porta ad essere demotivati e distaccati.
Questo a livello sociale e sanitario può avere un costo in termini di disinteresse ad informarsi sulle nuove direttive anti-contagio e demotivati a applicare le normali norme di prevenzione come può essere il corretto uso dei dispositivi di protezione individuale (mascherine, ecc).
Questa condizione, secondo gli studiosi, è destinata a peggiorare con il prolungarsi della pandemia.
REAGIRE AI SEGNALI
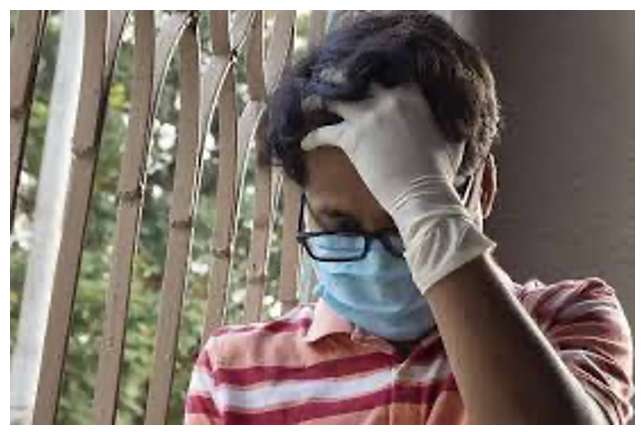 Nella prima fase dell’emergenza e quindi quando si presenta il pericolo, ogni essere vivente applica il proprio istinto di sopravvivenza e quindi reagisce, ma con il protrarsi dei mesi queste risorse tendono a svanire fino ad esaurirsi e ciò inevitabilmente rende il soggetto più vulnerabili e meno reattivo.
Nella prima fase dell’emergenza e quindi quando si presenta il pericolo, ogni essere vivente applica il proprio istinto di sopravvivenza e quindi reagisce, ma con il protrarsi dei mesi queste risorse tendono a svanire fino ad esaurirsi e ciò inevitabilmente rende il soggetto più vulnerabili e meno reattivo.
Alcune fasce sociali sono sicuramente più colpite da questo fenomeno, le variabili importanti da considerare sono l’età, la presenza o meno di familiari vicini, il livello di scolarizzazione, il tipo di impiego lavorativo, il luogo di residenza.
Le persone anziane, spesso sole, sono quelle più soggette anche per motivi strettamente legati allo stato di salute generale che gli coinvolge.
Le persone sole o isolate non possono avere il conforto di familiari o amici vicini con i quali condividere le problematiche quotidiane o confrontarsi.
Il basso livello culturale o la scarsa scolarizzazione non permette una completa comprensione del problema o delle informazioni che circolano.
Qualcuno ha perso il lavoro, ha modificato forzatamente il proprio stile di vita cambiando le modalità con cui svolge la propria attività lavorativa che magari è cambiata non in meglio. L’incertezza sul futuro e su quello che la crisi economica provocherà fa il resto.
I cittadini che risiedono in luoghi particolarmente colpiti dalla pandemia vivono la loro quotidianità circondati continuamente dalla “ingombrante presenza” del virus.
I CONSIGLI DEGLI ESPERTI
L’OMS consiglia di cercare di comprendere che di fatto lo svolgimento della vita normale è possibile nella maggior parte dei casi, ponendo però attenzione a semplici regole di comportamento.
L’accesso ad informazioni aggiornate fornite da fonti sicure e attendibili, può ridurre l’ansia, il disagio emotivo e l’incertezza che spesso sono causate dalla ricezione di notizie incomplete, poco attendibili, che servono solo a “spettacolarizzare” la notizia o a creare le ormai famose fake news.
Gli esperti raccomandano, dove possibile, di alternare momenti di impegno a momenti di relax, in cui è però importante non cedere alla noia o all’apatia ma rilassarsi svolgendo attività che impegnano fisicamente (ovviamente vanno bene anche attività a basso impatto) e mentalmente.
Porsi degli obiettivi a breve termine che sia anche finire un libro, riprendere un hobby o un lavoro lasciato in sospeso, aiuta a dare “importanza al tempo” e a focalizzare l’attenzione su qualcosa di concreto.
 Aumentare le interazioni sociali in questo momento può sembrare un paradosso, ma se usiamo i mezzi di comunicazione in maniera virtuosa (telefono, social network, blog, ecc.) o incontrarci di persona nei limiti del consentito, ci possiamo confrontare con gli altri, scambiare idee, impressioni e pareri.
Aumentare le interazioni sociali in questo momento può sembrare un paradosso, ma se usiamo i mezzi di comunicazione in maniera virtuosa (telefono, social network, blog, ecc.) o incontrarci di persona nei limiti del consentito, ci possiamo confrontare con gli altri, scambiare idee, impressioni e pareri.
Questo ci aiuta a scongiurare la solitudine, che come abbiamo visto per alcune categorie sociali è un vero problema, e inoltre ci può aprire a nuovi interessi e quindi nuovi obiettivi.
Meglio mettere al corrente le persone che ci circondano del nostro stato d’animo alterato in modo che possiamo essere compresi nei momenti più delicati, e bisogna evitare tutte le situazioni che possono generare stress ulteriori compresi i contatti con persone con le quali non andiamo d’accordo o con le quali non siamo in armonia.
Invece condividere un’esperienza negativa con chi è in una situazione simile aiuta noi e gli altri ad acquisire consapevolezza ed eventualmente ad attuare strategie condivise per far fronte al problema.
Questo aspetto è importante perché essere consapevoli del problema riduce le ansie immotivate, e ci rende attivamente partecipi, perché solo aumentando il nostro livello di attenzione e considerazione del problema possiamo cercare tutti di uscirne fuori il prima possibile.
[1] https://www.psychologytoday.com/us/blog/the-squeaky-wheel/202008/10-signs-you-have-pandemic-fatigue-and-how-cope



















 In questo articolo vorrei riportare un editoriale redatto a fine 2019 sul British Journal of Sport Medicine
In questo articolo vorrei riportare un editoriale redatto a fine 2019 sul British Journal of Sport Medicine Le false convinzioni, i consigli sbagliati, i comportamenti non corretti o i rimedi inutili contribuiscono a alimentare nel paziente la paura, l’atteggiamento negativo e pessimista rispetto alla sua condizione di dolore e disabilità.
Le false convinzioni, i consigli sbagliati, i comportamenti non corretti o i rimedi inutili contribuiscono a alimentare nel paziente la paura, l’atteggiamento negativo e pessimista rispetto alla sua condizione di dolore e disabilità.
 Infiltrazioni, chirurgia e uso di farmaci pesanti come gli oppiacei non sono efficaci sul lungo periodo come trattamento della lombalgia persistente. Inoltre non sono esenti da rischi o da effetti indesiderati.
Infiltrazioni, chirurgia e uso di farmaci pesanti come gli oppiacei non sono efficaci sul lungo periodo come trattamento della lombalgia persistente. Inoltre non sono esenti da rischi o da effetti indesiderati.
 I sintomi possono essere quelli di una irritazione radicolare come il dolore e le parestesie (formicoli, torpore, ecc) o di compressione radicolare (dolore persistente e molto acuto, alterazione della forza, della sensibilità e dei riflessi).
I sintomi possono essere quelli di una irritazione radicolare come il dolore e le parestesie (formicoli, torpore, ecc) o di compressione radicolare (dolore persistente e molto acuto, alterazione della forza, della sensibilità e dei riflessi).
 La valutazione si basa sulla sintomatologia descritta dal paziente, supportata da test specifici per definire bene la causa del problema, l’attenta raccolta dei dati anamnestici e la storia clinica del paziente sono fondamentali.
La valutazione si basa sulla sintomatologia descritta dal paziente, supportata da test specifici per definire bene la causa del problema, l’attenta raccolta dei dati anamnestici e la storia clinica del paziente sono fondamentali.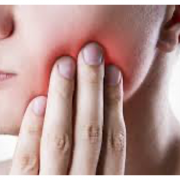 Andrea Lo Stocco
Andrea Lo Stocco Le sue fibre dal tronco cerebrale convergono in un ganglio che si trova all’interno del cranio e dal quale partono le tre branche principali del trigemino:
Le sue fibre dal tronco cerebrale convergono in un ganglio che si trova all’interno del cranio e dal quale partono le tre branche principali del trigemino: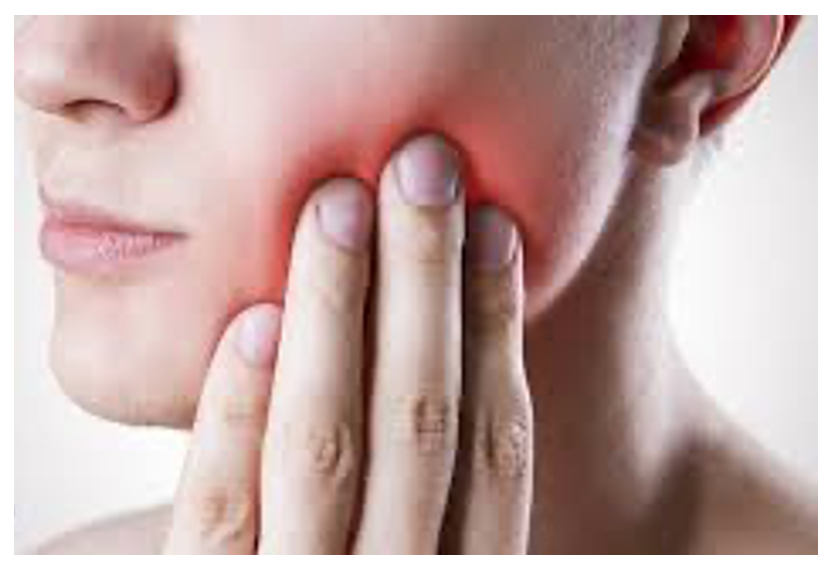 Il dolore è parossistico (si manifesta con fitte violente), unilaterale e su una branca precisa, può durare da pochi secondi ad alcuni minuti, con assenza di dolore tra una scarica e l’altra (nella forma atipica è presente una lieve sensazione dolorosa per quasi tutto il giorno oltre agli attacchi acuti).
Il dolore è parossistico (si manifesta con fitte violente), unilaterale e su una branca precisa, può durare da pochi secondi ad alcuni minuti, con assenza di dolore tra una scarica e l’altra (nella forma atipica è presente una lieve sensazione dolorosa per quasi tutto il giorno oltre agli attacchi acuti). In questo caso gli studi indicano
In questo caso gli studi indicano Radiochirurgia stereotassica: è una metodica di trattamento tramite radiazioni ionizzanti (quindi non si incide la cute del paziente) veicolate in maniera molto precisa. Con questa procedura non c’è un immediato miglioramento del dolore ma si fa in anestesia locale (indicata quindi nei soggetti che non sopporterebbero l’anestesia generale).
Radiochirurgia stereotassica: è una metodica di trattamento tramite radiazioni ionizzanti (quindi non si incide la cute del paziente) veicolate in maniera molto precisa. Con questa procedura non c’è un immediato miglioramento del dolore ma si fa in anestesia locale (indicata quindi nei soggetti che non sopporterebbero l’anestesia generale). Andrea Lo Stocco
Andrea Lo Stocco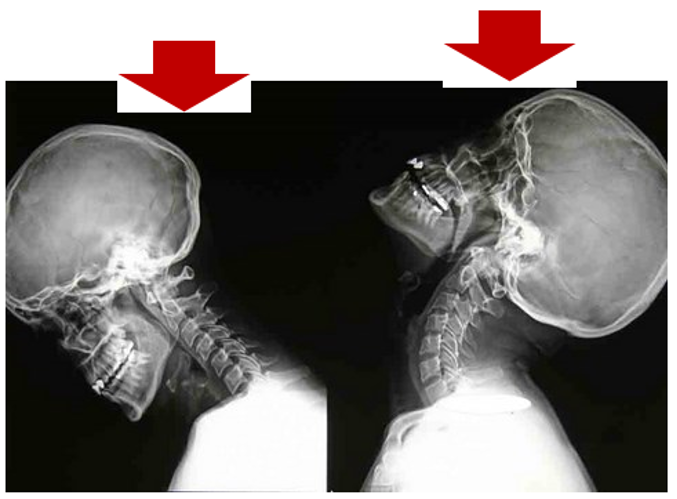 Iniziamo con il definire bene la concussione.
Iniziamo con il definire bene la concussione.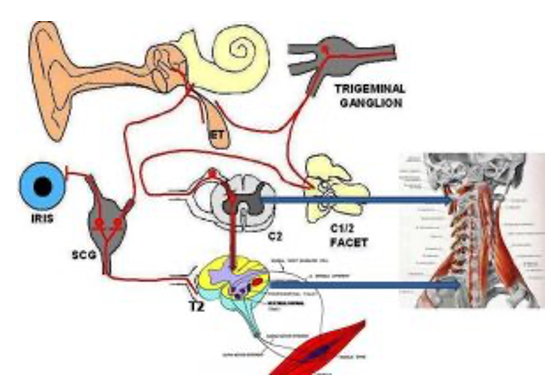 Le vertebre cervicali alte hanno una forte connessione neurologica con i centri dell’equilibrio a livello del sistema nervoso centrale.
Le vertebre cervicali alte hanno una forte connessione neurologica con i centri dell’equilibrio a livello del sistema nervoso centrale.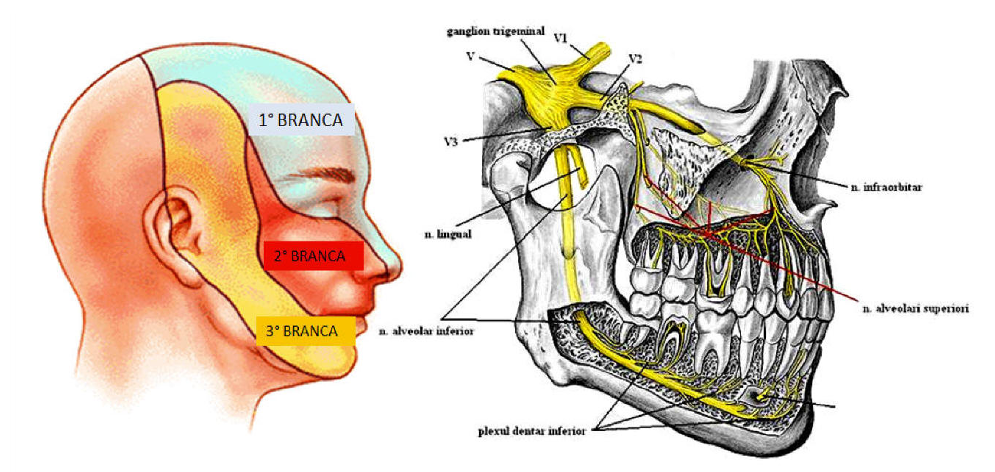 La relazione neurologica delle prime vertebre cervicali è altrettanto intensa (in termini di ripercussioni post trauma) con i nuclei centrali del trigemino.
La relazione neurologica delle prime vertebre cervicali è altrettanto intensa (in termini di ripercussioni post trauma) con i nuclei centrali del trigemino.
 Andrea Lo Stocco
Andrea Lo Stocco I disturbi che scaturiscono da questa relazione, sia anatomica che funzionale, possono essere svariati e molto complessi e possono avere cause tra le più disparate.
I disturbi che scaturiscono da questa relazione, sia anatomica che funzionale, possono essere svariati e molto complessi e possono avere cause tra le più disparate. Sono molti i casi in cui in presenza di cervicalgia (cronica e aspecifica) si riscontrano problemi all’ATM, spesso asintomatici ed evidenti solo ai test specifici (più frequenti nelle donne sotto i 25 anni e tra i 55-60 anni).
Sono molti i casi in cui in presenza di cervicalgia (cronica e aspecifica) si riscontrano problemi all’ATM, spesso asintomatici ed evidenti solo ai test specifici (più frequenti nelle donne sotto i 25 anni e tra i 55-60 anni).
 Questo spesso incorre in processi degenerativi che ne deformano la struttura e creano così problematiche funzionali durante l’apertura e la chiusura della bocca.
Questo spesso incorre in processi degenerativi che ne deformano la struttura e creano così problematiche funzionali durante l’apertura e la chiusura della bocca. Andrea Lo Stocco
Andrea Lo Stocco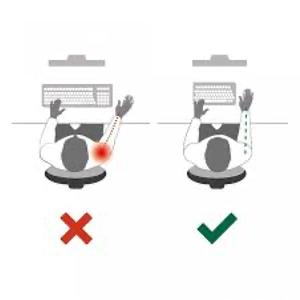 Più il mouse è vicino al tronco e meno sono coinvolti i muscoli della spalla.
Più il mouse è vicino al tronco e meno sono coinvolti i muscoli della spalla. Cambiare il mouse con un dispositivo Trackball può essere un buon compromesso perché non costringe ad allontanare troppo il braccio dal tronco.
Cambiare il mouse con un dispositivo Trackball può essere un buon compromesso perché non costringe ad allontanare troppo il braccio dal tronco. Ci appoggiamo al muro con il sedere, la nuca ed il dorso delle mani aderenti (diverso rispetto alla foto che mette i palmi rivolti al muro). Le spalle devono essere più vicine possibile alla parete. La colonna lombare deve essere staccata per ricreare la normale curvatura anatomica. Si tiene questa posizione per 10 sec.
Ci appoggiamo al muro con il sedere, la nuca ed il dorso delle mani aderenti (diverso rispetto alla foto che mette i palmi rivolti al muro). Le spalle devono essere più vicine possibile alla parete. La colonna lombare deve essere staccata per ricreare la normale curvatura anatomica. Si tiene questa posizione per 10 sec. Si ritorna nella posizione di partenza
Si ritorna nella posizione di partenza Ritorno in posizione neutra e faccio rotazione destra e sinistra del collo
Ritorno in posizione neutra e faccio rotazione destra e sinistra del collo



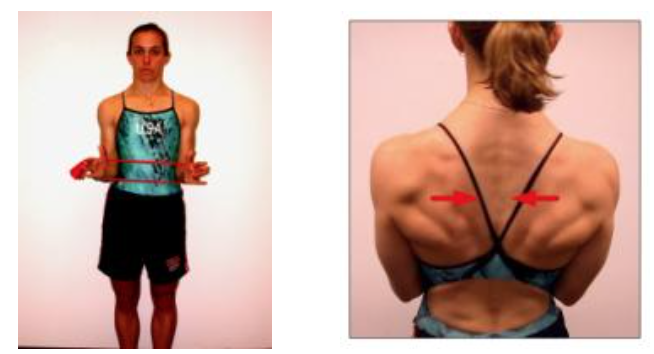
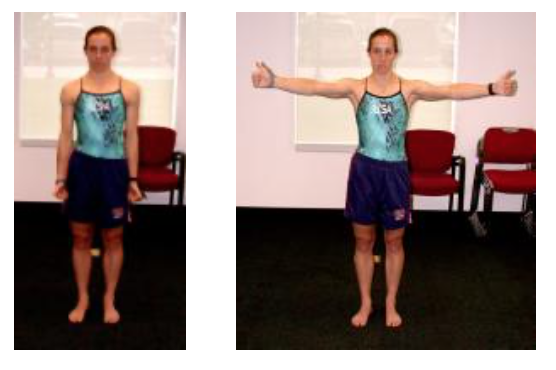
 Andrea Lo Stocco
Andrea Lo Stocco
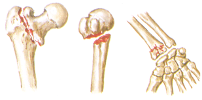 Le fratture di femore sono la complicanza più pericolosa, soprattutto per le conseguenze date dall’immobilità, dalla gestione post-chirurgica del paziente anziano e dall’allettamento, poi abbiamo quelle di omero e polso.
Le fratture di femore sono la complicanza più pericolosa, soprattutto per le conseguenze date dall’immobilità, dalla gestione post-chirurgica del paziente anziano e dall’allettamento, poi abbiamo quelle di omero e polso.
 Andrea Lo Stocco
Andrea Lo Stocco Tutta la sequela di problemi che si hanno dopo l’intervento chirurgico post mastectomia è chiamata SINDROME ASCELLARE, il rischio è di manifestare appunto capsuliti adesive, alterazione della funzione dei muscoli e delle fasce, nevralgie del plesso brachiale, e problemi alla cuffia dei rotatori.
Tutta la sequela di problemi che si hanno dopo l’intervento chirurgico post mastectomia è chiamata SINDROME ASCELLARE, il rischio è di manifestare appunto capsuliti adesive, alterazione della funzione dei muscoli e delle fasce, nevralgie del plesso brachiale, e problemi alla cuffia dei rotatori. Durante la mastectomia demolitiva possono essere interessati anche i nervi toracico lungo o l’ascellare e i relativi muscoli con conseguente alterazione del movimento della scapola e della spalla.
Durante la mastectomia demolitiva possono essere interessati anche i nervi toracico lungo o l’ascellare e i relativi muscoli con conseguente alterazione del movimento della scapola e della spalla. La cicatrice è un altro elemento che “disturba” la normale mobilità dei tessuti con la formazione di aderenze oltre ad essere la fonte di dolore locale o irradiato lungo il braccio.
La cicatrice è un altro elemento che “disturba” la normale mobilità dei tessuti con la formazione di aderenze oltre ad essere la fonte di dolore locale o irradiato lungo il braccio. Un ragionamento a parte va fatto per il linfedema, che è una complicanza frequentissima dopo asportazione dei linfonodi ascellari.
Un ragionamento a parte va fatto per il linfedema, che è una complicanza frequentissima dopo asportazione dei linfonodi ascellari.