La patologia dell’impingement femoro-acetabolare (FAI), oggi considerata la causa principale di artrosi secondaria, è stata descritta per la prima volta nel 1992.
L’impingement
Con il termine impingement si definisce una condizione in cui si crea un “conflitto” tra strutture anatomiche a ridosso di un’articolazione, questo può avvenire durante un movimento semplice o forzato.
 Il FAI si crea per un anomalo contatto tra la base della testa del femore ed il bordo dell’acetabolo.
Il FAI si crea per un anomalo contatto tra la base della testa del femore ed il bordo dell’acetabolo.
L’articolazione dell’anca è formata dalla testa del femore che si articola con una cavità dell’osso iliaco del bacino detta acetabolo.
Tra la testa del femore e l’acetabolo si interpone una struttura fibrocartilaginea detta labbro acetabolare.
Due forme principali di FAI sono state descritte:
- PINCER: il bordo acetabolare è più sporgente. Ciò provoca un conflitto tra la base della testa del femore ed il bordo dell’acetabolo tale da produrre una lesione del labbro acetabolare, calcificazioni, osteoartrite degenerativa. Più comune nelle donne adulte (età media 40anni, rapporto 3:1 con i maschi).
- CAM: deformità della base della testa del femore che perde la sua forma sferica normale. Essa fisiologicamente si restringe gradualmente verso il collo assumendo la forma di una lampadina, proprio per ridurre il contatto tra i capi ossei. La “sporgenza” che si viene a creare collide con il bordo acetabolare e la cartilagine articolare. Più comune negli uomini giovani (età media 32 anni, rapporto 14:1 con le donne)

Spesso è comune avere entrambe le forme, avremo quindi una condizione di FAI misto.
Una grossa percentuale di pazienti asintomatici, di solito di giovane età, presentano i segni radiologici di un FAI, che si può manifestare in età adulta, non manifestarsi mai, o esordire direttamente con i sintomi e i segni di degenerazione articolare in età adulta.
I pazienti con FAI sintomatico presentano dolore all’anca o all’inguine che esordisce in maniera subdola (raramente acuta), aggravato dall’attività fisica o da funzioni quotidiane (mettersi le scarpe o i calzini) che prevedono una forzata flessione della coscia sul tronco, questo movimento risulterà il più doloroso insieme alle rotazioni del femore verso l’interno.
Nel tempo si verifica una netta riduzione dell’articolarità.
Altre situazioni che scatenano il dolore sono il rialzarsi dopo essere stati seduti a lungo, così come salire le scale o camminare in salita.
Scrosci articolari sono udibili se sono presenti lesioni al labbro, calcificazioni o degenerazioni cartilaginee.
 Le lesioni a carico del labbro acetabolare sono molto frequenti nei danzatori, nei calciatori, nei tennisti, in chi pratica arti marziali e nei golfisti a causa della ripetitività del gesto atletico. La fascia di età media in cui si presenta tale lesione è di circa 40 anni.
Le lesioni a carico del labbro acetabolare sono molto frequenti nei danzatori, nei calciatori, nei tennisti, in chi pratica arti marziali e nei golfisti a causa della ripetitività del gesto atletico. La fascia di età media in cui si presenta tale lesione è di circa 40 anni.
Esiste una condizione di impingement funzionale nella quale non risultano malformazioni ossee, né della testa del femore né dell’acetabolo.
In questo caso durante il movimento di flessione estrema (la gamba che si avvicina al tronco) il femore che dovrebbe scivolare leggermente indietro non compie tale movimento e si crea un conflitto anteriore tra il femore stesso, la capsula articolare ed il bordo dell’articolazione.
Anche in questo caso ci troviamo di fronte a pazienti giovani di solito corridori o danzatori.
Lo squilibrio muscolare, in particolare la perdita di forza del medio gluteo, non riesce a proteggere l’articolazione da eventuali disfunzioni che possono generare un conflitto articolare.
È importante riconoscere precocemente tali disfunzioni per evitare problemi articolari degenerativi.
L’esame clinico e funzionale in un FAI prevede:
- Valutazione della completa articolarità dell’anca.
- Valutazione dell’articolarità del ginocchio, del bacino e della colonna per escludere patologie concomitanti.
- Valutazione della deambulazione.
-
Valutazione della forza muscolare selettiva per ogni muscolo o di gruppi muscolari sinergici.
Specifici segni e test ci permettono di accertare la presenza o meno del FAI:
- Segno di Trendelenburg
- Faber test
- Faddir test (anteriori hip impingement test)
- Posterior impingement test
La diagnosi e il trattamento
La diagnosi si avvale di esami diagnostici standard, la RX (con immagini assiali oblique parallele al collo femorale) è utile per le deformazioni ossee, la RM per i danni alle strutture molli come le lesioni del labbro acetabolare.
Il trattamento conservativo, soprattutto nei pazienti giovani, è la prima cosa da fare nei casi di FAI.
Il supporto con farmaci antinfiammatori può essere utile nei periodi di acuzie del dolore.
La terapia manuale è utilissima per ridurre tutte le tensioni tessutali presenti ed assicurare una corretta mobilità articolare proprio per evitare il conflitto. Inoltre normalizza tutte le disfunzioni che alterano la posizione reciproca dei capi articolari.
Si procede con una serie di esercizi che mirano ad un corretto equilibrio muscolare e alla stabilità del core (tronco), del bacino e dell’anca, associando stretching dei gruppi muscolari troppo forti e accorciati.
È fondamentale una corretta attivazione dei glutei che ci permette di ridurre il carico sul labbro acetabolare e ridurre l’impingement.
I pazienti con FAI di solito hanno dei movimenti ben specifici che creano dolore, è utile quindi consigliare la giusta attività fisica che riduca il più possibile la possibilità di ricreare il movimento che genera l’impingement.
La chirurgia
 Se il trattamento conservativo non da buoni risultati il trattamento chirurgico è consigliabile.
Se il trattamento conservativo non da buoni risultati il trattamento chirurgico è consigliabile.
Questo ha lo scopo di ripristinare la normale anatomia dell’articolazione, correggere le eventuali lesioni del labbro ed eliminare le calcificazioni.
Prevede di solito un accesso artroscopico.
Il trattamento riabilitativo post-chirurgico deve essere mirato e specifico, possibilmente in prima battuta concordato con il chirurgo per stabilire i tempi di recupero in base alla tipologia di intervento e definire i tempi per ripristinare il carico articolare.
Vi invito alla lettura di un altro articolo, nel quale vi illustro quali sono gli esercizi da seguire in autonomia utili sia per la prevenzione sia per il trattamento delle problematiche di anca.


 Andrea Lo Stocco
Andrea Lo Stocco Dott. Andrea Lo Stocco
Dott. Andrea Lo Stocco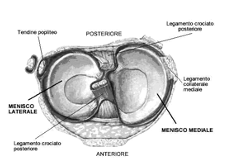 I menischi sono delle fibrocartilagini presenti all’interno del ginocchio (tra i condili del femore e il piatto della tibia), con scopo di fornire una superficie di appoggio migliore ai capi articolari per aumentarne quindi la stabilità, servono al trasferimento, all’ammortizzamento e alla dissipazione delle forze di carico ascendenti e discendenti.
I menischi sono delle fibrocartilagini presenti all’interno del ginocchio (tra i condili del femore e il piatto della tibia), con scopo di fornire una superficie di appoggio migliore ai capi articolari per aumentarne quindi la stabilità, servono al trasferimento, all’ammortizzamento e alla dissipazione delle forze di carico ascendenti e discendenti. Sono forniti di recettori che servono a comunicare al sistema nervoso una serie di informazioni fondamentali ad un corretto movimento e adattamento articolare.
Sono forniti di recettori che servono a comunicare al sistema nervoso una serie di informazioni fondamentali ad un corretto movimento e adattamento articolare.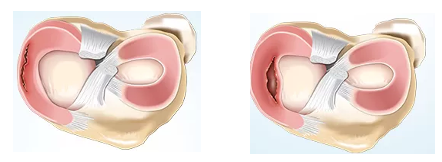
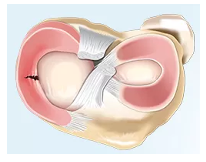
 Il trattamento conservativo si avvale di farmaci ad uso locale (infiltrazioni) o per via sistemica se necessario, ma è importantissimo un recupero funzionale corretto dell’articolazione del ginocchio, del miglioramento del tono muscolare (anche delle articolazioni vicine), una riorganizzazione delle funzioni propriocettive e di gestione dei carichi, e una programmazione relativa al recupero delle normali attività quotidiane o sportive.
Il trattamento conservativo si avvale di farmaci ad uso locale (infiltrazioni) o per via sistemica se necessario, ma è importantissimo un recupero funzionale corretto dell’articolazione del ginocchio, del miglioramento del tono muscolare (anche delle articolazioni vicine), una riorganizzazione delle funzioni propriocettive e di gestione dei carichi, e una programmazione relativa al recupero delle normali attività quotidiane o sportive.