In questo articolo ripropongo un bel lavoro presente sul sito https://www.spine-health.com/ che descrive una delle più comuni problematiche che colpiscono i pazienti ovvero la sciatica e le sue cause.
 La sciatica, o sciatalgia, è un sintomo che può essere causato da una serie disparata di condizioni cliniche, letteralmente vuol dire infiammazione del nervo sciatico, capirne le cause è un passo fondamentale per orientare il paziente verso un percorso di guarigione.
La sciatica, o sciatalgia, è un sintomo che può essere causato da una serie disparata di condizioni cliniche, letteralmente vuol dire infiammazione del nervo sciatico, capirne le cause è un passo fondamentale per orientare il paziente verso un percorso di guarigione.
Il nervo sciatico esce dalle ultime vertebre lombari e le prime vertebre dell’osso sacro, è il più lungo e spesso nervo del corpo umano percorre il territorio che va appunto dalla colonna lombare, al gluteo, alla parte posteriore della coscia, il polpaccio e il piede.
L’irritazione del nervo alla sua uscita dalla colonna vertebrale o lungo il suo decorso può generare dolore, formicolio, alterata sensibilità e debolezza su parte o su tutto il percorso del nervo. L’intensità e la durata dei sintomi dipende dalla severità del problema che causa il sintomo sciatalgico.
Le cause più comuni che determinano il coinvolgimento del nervo sciatico sono varie:
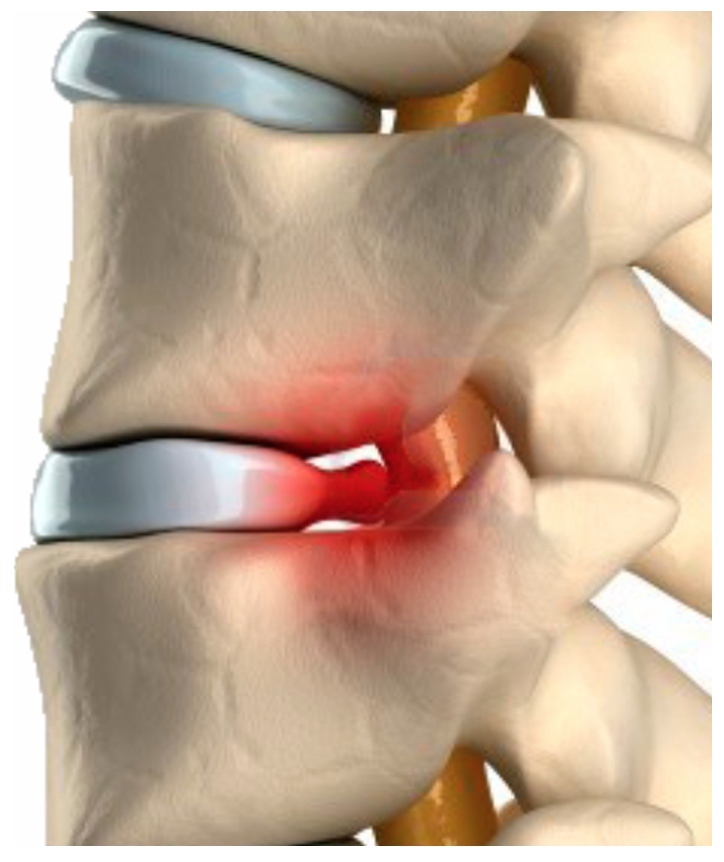 Ernia del disco: gli studi ci mostrano che circa il 90% delle sciatiche è causato da un problema al disco intervertebrale nelle forme di protusioni, ernie, bulging discale, diminuzione dello spessore del disco stesso per esempio per disidratazione. Questo crea una compressione della radice dello sciatico. L’ernia del disco può causare la sciatica in due modi:
Ernia del disco: gli studi ci mostrano che circa il 90% delle sciatiche è causato da un problema al disco intervertebrale nelle forme di protusioni, ernie, bulging discale, diminuzione dello spessore del disco stesso per esempio per disidratazione. Questo crea una compressione della radice dello sciatico. L’ernia del disco può causare la sciatica in due modi:- Compressione diretta: il disco o il materiale che esso contiene e che fuoriesce per rottura delle fibre esterne, va a comprimere direttamente la radice del nervo.
- Infiammazione per cause chimiche: il materiale discale che fuoriesce può avere caratteristiche acide (acido ialuronico) che può irritare la radice del nervo.
Un disco erniato può comprimere la radice di un solo lato con sintomi che coinvolgono solo una gamba, oppure può comprimere entrambi le radici causando problemi a tutte e due le gambe (sciatica bilaterale).
- Degenerazione: i tessuti come ossa (articolazioni) e legamenti possono andare incontro a problemi degenerativi per età o sovraccarico, ciò può comprimere o irritare il nervo spinale. La degenerazione delle faccette articolari può anche causare l’infiammazione e l’aumento di massa del tessuto sinoviale nella capsula dell’articolazione. La degenerazione dell’osso della vertebra crea osteofiti che a loro volta sono causa di compressione. Le proteine che vengono secrete dal disco degenerato fanno da mediatori chimici che aumentano il processo infiammatorio locale.

- Stenosi lombare: la stenosi spinale è il restringimento del canale spinale ed è relativamente comune negli adulti di età superiore ai 60 anni. La ricerca suggerisce che la stenosi del forame da cui esce il nervo può essere comune nel causare la sciatica nella popolazione anziana.
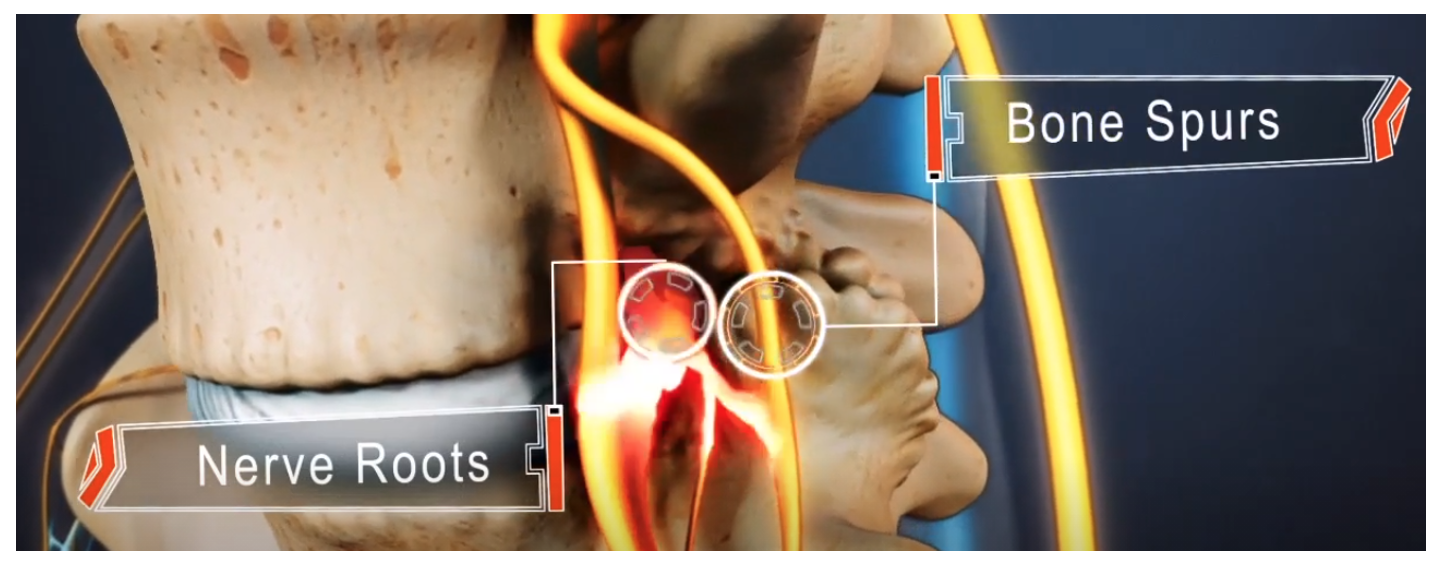
- Spondilolistesi: si ha quando si verifica una frattura da stress tra il corpo della vertebra e l’arco osseo posteriore, questo fa scivolare la vertebra in avanti con conseguente intrappolamento della radice del nervo, anche bilateralmente. È più comune nei giovani adulti.

Quelle descritte sono tutte manifestazioni cliniche che possono svilupparsi nel tempo o spontaneamente a causa di traumi e stress fisico. Incidenti, cadute o infortuni possono causare una lesione diretta del nervo, in questo caso la sintomatologia è molto acuta e improvvisa, diversamente da una fase degenerativa che è progressiva nel tempo e quindi anche i sintomi si manifestano progressivamente.
 Oltre a quelle appena descritte, ci sono altre manifestazioni patologiche che hanno tra i sintomi la sciatica, e sono:
Oltre a quelle appena descritte, ci sono altre manifestazioni patologiche che hanno tra i sintomi la sciatica, e sono:
- La sindrome del piriforme: causata dallo spasmo del muscolo piriforme che si trova in profondità nel gluteo e che passa subito sopra al passaggio dello sciatico dietro l’anca. La compressione del nervo avviene per spasmo del muscolo causata spesso da sovraccarico o per problemi di mobilità legati al bacino e all’anca. Il sovraccarico da sovrallenamento può produrre tale condizione patologica.
- Disfunzioni sacro-iliache: si parla di disfunzioni quando un’articolazione non compie in maniera fisiologica i movimenti previsti, l’articolazione sacro-iliaca è quella tra osso sacro appunto e il bacino. Sono varie le cause che possono generare una disfunzione a tale livello e uno dei sintomi può essere la sciatalgia.
Raramente, la sciatica può svilupparsi a causa di tumori, infezioni, formazione di tessuto cicatriziale, raccolta di liquidi, malattia di Pott (tubercolosi spinale) o frattura della colonna lombare. Sebbene poco frequente, la sciatica può anche svilupparsi come complicazione di metodi di iniezione muscolare errati nel gluteo o in seguito a un intervento chirurgico di protesi dell’anca. Circa l’1% delle donne in gravidanza può sviluppare la sciatica ad un certo punto durante la gestazione.
Esistono dei test specifici che ci permettono di capire se l’origine del dolore è di tipo vertebrale, discale, articolare, o a carico di altre zone anatomiche, come abbiamo visto prima. La corretta raccolta delle informazioni del paziente e dei sintomi riportati oltre all’attenta valutazione clinica ci orientano verso una diagnosi, inoltre è sempre opportuno avvalersi delle giuste indagini radiologiche che sono di aiuto per stabilire un’origine precisa.
La maggior parte delle patologie che ho elencato trovano un enorme beneficio dai trattamenti conservativi come la fisioterapia e la terapia manuale che evitano di ricorrere all’utilizzo di farmaci o peggio all’intervento chirurgico.


 Dott. Andrea Lo Stocco
Dott. Andrea Lo Stocco Andrea Lo Stocco
Andrea Lo Stocco Oltre ad essere una condizione che peggiora la qualità di vita dell’individuo ha una ricaduta importante sui costi sociali legati alle ore di assenza dal lavoro e ai costi relativi alla spesa sanitaria (negli Stati Uniti si stima che questo ha una ricaduta economica di circa 50 miliardi di dollari l’anno).
Oltre ad essere una condizione che peggiora la qualità di vita dell’individuo ha una ricaduta importante sui costi sociali legati alle ore di assenza dal lavoro e ai costi relativi alla spesa sanitaria (negli Stati Uniti si stima che questo ha una ricaduta economica di circa 50 miliardi di dollari l’anno). Se invece ragioniamo secondo schemi più globali ci rendiamo conto di come la spalla e la cervicale siano coinvolte reciprocamente e contemporaneamente in problematiche relative a tensioni e scompensi di catene miofasciali più complesse.
Se invece ragioniamo secondo schemi più globali ci rendiamo conto di come la spalla e la cervicale siano coinvolte reciprocamente e contemporaneamente in problematiche relative a tensioni e scompensi di catene miofasciali più complesse. Anche l’utilizzo di FANS o di terapie antinfiammatorie locali può essere utile (nonostante non sia un problema di base infiammatoria) perché vanno a diminuire l’irritazione dei tessuti circostanti che inevitabilmente sono in difficoltà. L’utilizzo di tutori che mettono “a riposo” la giunzione tendinea può avere un’efficacia soggettiva e dipendente dalle attività che il paziente svolge.
Anche l’utilizzo di FANS o di terapie antinfiammatorie locali può essere utile (nonostante non sia un problema di base infiammatoria) perché vanno a diminuire l’irritazione dei tessuti circostanti che inevitabilmente sono in difficoltà. L’utilizzo di tutori che mettono “a riposo” la giunzione tendinea può avere un’efficacia soggettiva e dipendente dalle attività che il paziente svolge. Andrea Lo Stocco
Andrea Lo Stocco condizione dolorosa chiamata coccigodinia, a volte facile da risolvere, altre volte invalidante per il paziente e difficile da affrontare per il professionista della salute.
condizione dolorosa chiamata coccigodinia, a volte facile da risolvere, altre volte invalidante per il paziente e difficile da affrontare per il professionista della salute. Circa il 60%-70% dei casi di coccigodinia avviene per traumi, stiamo parlando della caduta “sul sedere”, il dolore solitamente è immediato, altre volte è lieve ma rimane una condizione latente che si manifesta anche dopo 2/3 anni.
Circa il 60%-70% dei casi di coccigodinia avviene per traumi, stiamo parlando della caduta “sul sedere”, il dolore solitamente è immediato, altre volte è lieve ma rimane una condizione latente che si manifesta anche dopo 2/3 anni. L’articolazione fra coccige e osso sacro può andare incontro a processi degenerativi e infiammatori anche cronici, o addirittura borsiti (infiammazione delle borse sierose di scorrimento).
L’articolazione fra coccige e osso sacro può andare incontro a processi degenerativi e infiammatori anche cronici, o addirittura borsiti (infiammazione delle borse sierose di scorrimento). Molti problemi viscerali come fistole anali, cisti, prostatiti, emorroidi, problemi ginecologici o rettali possono “mimare” un dolore al coccige che non avrà quindi un’origine muscolo-scheletrica.
Molti problemi viscerali come fistole anali, cisti, prostatiti, emorroidi, problemi ginecologici o rettali possono “mimare” un dolore al coccige che non avrà quindi un’origine muscolo-scheletrica.

 Alterato atteggiamento del collo e del dorso con limitazione dei movimenti vertebrali.
Alterato atteggiamento del collo e del dorso con limitazione dei movimenti vertebrali. Alcuni autori descrivono la presenza dei così detti trigger points (punti grilletto) che si trovano in zona nucale, alla base del collo o attorno alle scapole, questi se premuti irradiano il dolore sulle zone interessate dagli attacchi di cefalea.
Alcuni autori descrivono la presenza dei così detti trigger points (punti grilletto) che si trovano in zona nucale, alla base del collo o attorno alle scapole, questi se premuti irradiano il dolore sulle zone interessate dagli attacchi di cefalea. Sempre attingendo agli studi scientifici, si appura che il trattamento manuale osteopatico risulta tra i più efficaci, l’approccio sulle articolazioni vertebrali, il lavoro sulle rigidità muscolari il coinvolgimento di più distretti corporei per ristabilire un corretto equilibrio meccanico e posturale ci permette di avere un buon successo sulle cefalee cervicogeniche.
Sempre attingendo agli studi scientifici, si appura che il trattamento manuale osteopatico risulta tra i più efficaci, l’approccio sulle articolazioni vertebrali, il lavoro sulle rigidità muscolari il coinvolgimento di più distretti corporei per ristabilire un corretto equilibrio meccanico e posturale ci permette di avere un buon successo sulle cefalee cervicogeniche. Dott. Andrea Lo Stocco
Dott. Andrea Lo Stocco In questo articolo leggiamo quanto sia importante una diagnosi corretta nel diagnosticare la sindrome del piriforme.
In questo articolo leggiamo quanto sia importante una diagnosi corretta nel diagnosticare la sindrome del piriforme. Ritardare la diagnosi comporta problemi cronici a carico del nervo o delle strutture articolari e muscolari coinvolte.
Ritardare la diagnosi comporta problemi cronici a carico del nervo o delle strutture articolari e muscolari coinvolte. Sintomi e segni:
Sintomi e segni: Il trattamento manuale e l’esercizio terapeutico sono ottimali come interventi conservativi nell’immediato.
Il trattamento manuale e l’esercizio terapeutico sono ottimali come interventi conservativi nell’immediato. Dott. Andrea Lo Stocco
Dott. Andrea Lo Stocco In termine medico si parla di distorsione, che per definizione è una sollecitazione, di solito traumatica, che tende a modificare i normali rapporti articolari con successiva lesione delle strutture legamentose e della capsula che avvolge l’articolazione.
In termine medico si parla di distorsione, che per definizione è una sollecitazione, di solito traumatica, che tende a modificare i normali rapporti articolari con successiva lesione delle strutture legamentose e della capsula che avvolge l’articolazione. La diagnosi
La diagnosi Il trattamento della distorsione di caviglia
Il trattamento della distorsione di caviglia Particolarmente importante è il lavoro sotto carico e con l’uso di tavolette propriocettive che servono a migliorare il controllo dell’articolazione durante tutte le fasi di appoggio nei vari movimenti, inoltre migliora decisamente la stabilità dell’articolazione e quindi evita le recidive che possono essere frequenti dopo un trauma del genere.
Particolarmente importante è il lavoro sotto carico e con l’uso di tavolette propriocettive che servono a migliorare il controllo dell’articolazione durante tutte le fasi di appoggio nei vari movimenti, inoltre migliora decisamente la stabilità dell’articolazione e quindi evita le recidive che possono essere frequenti dopo un trauma del genere.
















 In questo articolo vorrei riportare un editoriale redatto a fine 2019 sul British Journal of Sport Medicine
In questo articolo vorrei riportare un editoriale redatto a fine 2019 sul British Journal of Sport Medicine Le false convinzioni, i consigli sbagliati, i comportamenti non corretti o i rimedi inutili contribuiscono a alimentare nel paziente la paura, l’atteggiamento negativo e pessimista rispetto alla sua condizione di dolore e disabilità.
Le false convinzioni, i consigli sbagliati, i comportamenti non corretti o i rimedi inutili contribuiscono a alimentare nel paziente la paura, l’atteggiamento negativo e pessimista rispetto alla sua condizione di dolore e disabilità.
 Infiltrazioni, chirurgia e uso di farmaci pesanti come gli oppiacei non sono efficaci sul lungo periodo come trattamento della lombalgia persistente. Inoltre non sono esenti da rischi o da effetti indesiderati.
Infiltrazioni, chirurgia e uso di farmaci pesanti come gli oppiacei non sono efficaci sul lungo periodo come trattamento della lombalgia persistente. Inoltre non sono esenti da rischi o da effetti indesiderati.
 I sintomi possono essere quelli di una irritazione radicolare come il dolore e le parestesie (formicoli, torpore, ecc) o di compressione radicolare (dolore persistente e molto acuto, alterazione della forza, della sensibilità e dei riflessi).
I sintomi possono essere quelli di una irritazione radicolare come il dolore e le parestesie (formicoli, torpore, ecc) o di compressione radicolare (dolore persistente e molto acuto, alterazione della forza, della sensibilità e dei riflessi).
 La valutazione si basa sulla sintomatologia descritta dal paziente, supportata da test specifici per definire bene la causa del problema, l’attenta raccolta dei dati anamnestici e la storia clinica del paziente sono fondamentali.
La valutazione si basa sulla sintomatologia descritta dal paziente, supportata da test specifici per definire bene la causa del problema, l’attenta raccolta dei dati anamnestici e la storia clinica del paziente sono fondamentali.