Mouse shoulder (o spalla dell’impiegato) è il termine anglosassone per descrivere una serie di disturbi specifici a carico del cingolo scapolare (spalla/scapola) e del collo, che colpiscono le persone che utilizzano il computer per molte ore al giorno.
 Oltre ad essere una condizione che peggiora la qualità di vita dell’individuo ha una ricaduta importante sui costi sociali legati alle ore di assenza dal lavoro e ai costi relativi alla spesa sanitaria (negli Stati Uniti si stima che questo ha una ricaduta economica di circa 50 miliardi di dollari l’anno).
Oltre ad essere una condizione che peggiora la qualità di vita dell’individuo ha una ricaduta importante sui costi sociali legati alle ore di assenza dal lavoro e ai costi relativi alla spesa sanitaria (negli Stati Uniti si stima che questo ha una ricaduta economica di circa 50 miliardi di dollari l’anno).
Le cause
Di solito è un dolore che colpisce un lato del collo e si irradia sulla spalla e può arrivare alla mano, è descritto come un bruciore o un dolore profondo. Senza i dovuti accorgimenti può durare per settimane o mesi e se cronicizza basta un’ora circa di uso del computer (del mouse) per scatenare la sintomatologia.
Il cingolo scapolare è una zona che oggi è esposta a problematiche frequenti, dovute a fattori ambientali, posturali, da sovraccarico o traumi. È una struttura che riveste un importante significato sia funzionale sia comportamentale e di relazione con l’ambiente che ci circonda.
A proposito del rapporto funzionale tra spalla e rachide cervicale abbiamo una serie di relazioni che legano queste due zone anatomiche:
- Meccanica: la spalla si articola con la zona toracica attraverso la clavicola ed è “sospesa” al collo attraverso numerosi muscoli e fasce.
- Neurologica: il plesso cervicale e quello brachiale sono dei “gruppi” di nervi che fuoriescono dalle vertebre cervicali e arrivano ad innervare numerose strutture anatomiche in intima relazione con la spalla.
- Fluidica: così come fanno i nervi, importanti strutture vascolari passano alla base del collo e salgono verso la cervicale o verso la spalla.
 Se invece ragioniamo secondo schemi più globali ci rendiamo conto di come la spalla e la cervicale siano coinvolte reciprocamente e contemporaneamente in problematiche relative a tensioni e scompensi di catene miofasciali più complesse.
Se invece ragioniamo secondo schemi più globali ci rendiamo conto di come la spalla e la cervicale siano coinvolte reciprocamente e contemporaneamente in problematiche relative a tensioni e scompensi di catene miofasciali più complesse.
La postura
Un esempio è lo schema posturale detto “upper crossed sindrome”, in cui aumenta la cifosi dorsale e la testa si sposta in avanti con uno squilibrio muscolare evidente tra catene anteriori e posteriori.
Se pensiamo a quante ore passiamo davanti agli schermi dei PC, dei tablet o degli smartphone, ci rendiamo conto di come schemi posturali alterati vengano costantemente alimentati.
In questi casi il fattore tempo è determinante, ovvero, non conta “in che posizione mi metto” ma “quanto tempo ci sto in quella posizione”.
Quando si sta davanti al PC di solito si tiene il mouse lontano dal corpo.
I muscoli tra il collo e la spalla pian piano si contraggono per sostenere il peso del braccio, mentre quelli che tengono in posizione l’omero nell’articolazione tendono ad indebolirsi. Si capisce come tenere tale posizione per molte ore provoca sicuramente dei problemi.
Tenere il mouse costringe i muscoli del collo e del torace a sostenere il peso del braccio.
I sintomi
I sintomi più comuni della “spalla dell’impiegato” sono:
- Dolore alla spalla con la quale si usa il mouse con sensazione di bruciore
- Rigidità e dolore nella zona dorsale e attorno alle scapole
- Dolore che si irradia alla mano con formicolio
- Dolore al polso
- Contratture muscolari diffuse o specifiche
- Perdita di forza alla mano
- Cefalea
- In alcuni casi si possono formare delle cisti tendinee attorno al polso
La diagnosi
Dato che l’origine muscolare è sicuramente una delle cause, l’esame clinico rivela punti dolorosi e zone di tensione su muscoli come il trapezio, deltoide, sopraspinoso, elevatore della scapola, muscoli paraspinali e romboidi.
I test di mobilità ci mostrano una perdita di movimento della zona dorsale media e alta (soprattutto in flessione ed estensione) e della colonna cervicale (in rotazione). Saranno presenti disfunzioni specifiche su determinate vertebre sia dorsali che cervicali.
Le costole alte risultano meno mobili a causa della tensione dei muscoli anteriori del collo, spesso questo è responsabile dei formicolii al braccio o della sensazione di mano gonfia.
I test sulla spalla possono essere positivi rispetto a condizioni di tendinosi da sovraccarico (vanno sempre svolti per verificare se ci sono eventuali lesioni tendinee pregresse) o comunque mostrare limitazioni articolari.
Dato che i muscoli attorno all’articolazione sono costantemente in tensione, perderanno la loro efficacia nelle loro funzioni di stabilizzatori articolari per assicurarne il corretto movimento.
Il trattamento
Il trattamento farmacologico si è dimostrato utile solo per gestire la situazione temporaneamente (per qualche ora) e risulta un rimedio esclusivamente sintomatico.
L’approccio fisioterapico/osteopatico invece può fare la differenza nella prognosi di questa condizione patologica. L’obiettivo terapeutico prevede il trattamento di tre zone chiave come la zona toracica e costale alta, il tratto cervicale e l’articolazione della spalla.
Si devono necessariamente normalizzare tutte le disfunzioni articolari delle zone interessate. Le vertebre coinvolte saranno tutte quelle della colonna cervicale e le prime vertebre toraciche (da D1 a D4).
Essendo coinvolte queste vertebre si lavorerà necessariamente anche sulle costole alte.
L’articolazione della spalla va valutata e trattata per quelle che saranno le alterazioni della normale funzione fisiologica.
Il trattamento muscolare e fasciale prevede la gestione delle rigidità e delle tensioni accumulate in modo da rendere i tessuti più elastici.
Spesso il solo trattamento manuale non è sufficiente ad avere risultati sul lungo periodo.
E’ utile quindi programmare con il paziente una serie di esercizi e consigliare dei comportamenti da utilizzare nella vita quotidiana che vedremo nel dettaglio nella seconda parte dell’articolo.


 Andrea Lo Stocco
Andrea Lo Stocco Anche l’utilizzo di FANS o di terapie antinfiammatorie locali può essere utile (nonostante non sia un problema di base infiammatoria) perché vanno a diminuire l’irritazione dei tessuti circostanti che inevitabilmente sono in difficoltà. L’utilizzo di tutori che mettono “a riposo” la giunzione tendinea può avere un’efficacia soggettiva e dipendente dalle attività che il paziente svolge.
Anche l’utilizzo di FANS o di terapie antinfiammatorie locali può essere utile (nonostante non sia un problema di base infiammatoria) perché vanno a diminuire l’irritazione dei tessuti circostanti che inevitabilmente sono in difficoltà. L’utilizzo di tutori che mettono “a riposo” la giunzione tendinea può avere un’efficacia soggettiva e dipendente dalle attività che il paziente svolge.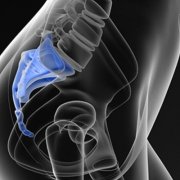 Andrea Lo Stocco
Andrea Lo Stocco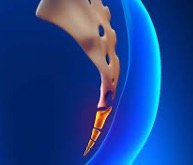 condizione dolorosa chiamata coccigodinia, a volte facile da risolvere, altre volte invalidante per il paziente e difficile da affrontare per il professionista della salute.
condizione dolorosa chiamata coccigodinia, a volte facile da risolvere, altre volte invalidante per il paziente e difficile da affrontare per il professionista della salute. Circa il 60%-70% dei casi di coccigodinia avviene per traumi, stiamo parlando della caduta “sul sedere”, il dolore solitamente è immediato, altre volte è lieve ma rimane una condizione latente che si manifesta anche dopo 2/3 anni.
Circa il 60%-70% dei casi di coccigodinia avviene per traumi, stiamo parlando della caduta “sul sedere”, il dolore solitamente è immediato, altre volte è lieve ma rimane una condizione latente che si manifesta anche dopo 2/3 anni. L’articolazione fra coccige e osso sacro può andare incontro a processi degenerativi e infiammatori anche cronici, o addirittura borsiti (infiammazione delle borse sierose di scorrimento).
L’articolazione fra coccige e osso sacro può andare incontro a processi degenerativi e infiammatori anche cronici, o addirittura borsiti (infiammazione delle borse sierose di scorrimento). Molti problemi viscerali come fistole anali, cisti, prostatiti, emorroidi, problemi ginecologici o rettali possono “mimare” un dolore al coccige che non avrà quindi un’origine muscolo-scheletrica.
Molti problemi viscerali come fistole anali, cisti, prostatiti, emorroidi, problemi ginecologici o rettali possono “mimare” un dolore al coccige che non avrà quindi un’origine muscolo-scheletrica. Dott. Andrea Lo Stocco
Dott. Andrea Lo Stocco In termine medico si parla di distorsione, che per definizione è una sollecitazione, di solito traumatica, che tende a modificare i normali rapporti articolari con successiva lesione delle strutture legamentose e della capsula che avvolge l’articolazione.
In termine medico si parla di distorsione, che per definizione è una sollecitazione, di solito traumatica, che tende a modificare i normali rapporti articolari con successiva lesione delle strutture legamentose e della capsula che avvolge l’articolazione. La diagnosi
La diagnosi Il trattamento della distorsione di caviglia
Il trattamento della distorsione di caviglia Particolarmente importante è il lavoro sotto carico e con l’uso di tavolette propriocettive che servono a migliorare il controllo dell’articolazione durante tutte le fasi di appoggio nei vari movimenti, inoltre migliora decisamente la stabilità dell’articolazione e quindi evita le recidive che possono essere frequenti dopo un trauma del genere.
Particolarmente importante è il lavoro sotto carico e con l’uso di tavolette propriocettive che servono a migliorare il controllo dell’articolazione durante tutte le fasi di appoggio nei vari movimenti, inoltre migliora decisamente la stabilità dell’articolazione e quindi evita le recidive che possono essere frequenti dopo un trauma del genere. Andrea Lo Stocco
Andrea Lo Stocco Il FAI si crea per un anomalo contatto tra la base della testa del femore ed il bordo dell’acetabolo.
Il FAI si crea per un anomalo contatto tra la base della testa del femore ed il bordo dell’acetabolo.
 Le lesioni a carico del labbro acetabolare sono molto frequenti nei danzatori, nei calciatori, nei tennisti, in chi pratica arti marziali e nei golfisti a causa della ripetitività del gesto atletico. La fascia di età media in cui si presenta tale lesione è di circa 40 anni.
Le lesioni a carico del labbro acetabolare sono molto frequenti nei danzatori, nei calciatori, nei tennisti, in chi pratica arti marziali e nei golfisti a causa della ripetitività del gesto atletico. La fascia di età media in cui si presenta tale lesione è di circa 40 anni. Se il trattamento conservativo non da buoni risultati il trattamento chirurgico è consigliabile.
Se il trattamento conservativo non da buoni risultati il trattamento chirurgico è consigliabile. Andrea Lo Stocco
Andrea Lo Stocco Tra i tanti problemi che possono colpire l’articolazione della spalla, quella più frequente è sicuramente la così detta sindrome della cuffia dei rotatori (SCR).
Tra i tanti problemi che possono colpire l’articolazione della spalla, quella più frequente è sicuramente la così detta sindrome della cuffia dei rotatori (SCR).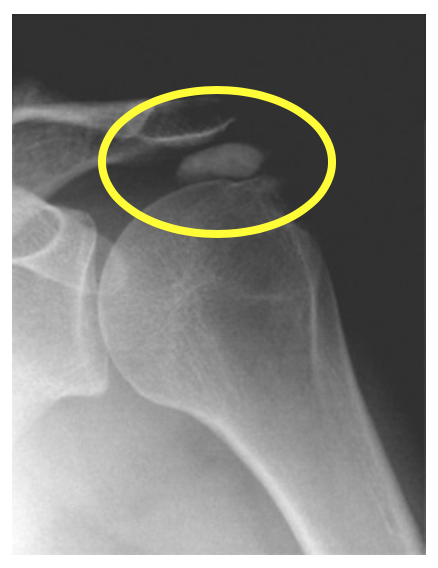 Tra le patologie che coinvolgono la cuffia dei rotatori la sindrome da impingement è la più diffusa.
Tra le patologie che coinvolgono la cuffia dei rotatori la sindrome da impingement è la più diffusa. La Sindrome della cuffia dei rotatori inizia con una lieve irritazione dei tendini, con possibile edema, che diventa poi una tendinosi (fase degenerativa e fibrosi).
La Sindrome della cuffia dei rotatori inizia con una lieve irritazione dei tendini, con possibile edema, che diventa poi una tendinosi (fase degenerativa e fibrosi). Il dolore tipico della Sindrome della cuffia dei rotatori (SCR) è sordo, localizzato sull’articolazione e leggermente laterale.
Il dolore tipico della Sindrome della cuffia dei rotatori (SCR) è sordo, localizzato sull’articolazione e leggermente laterale.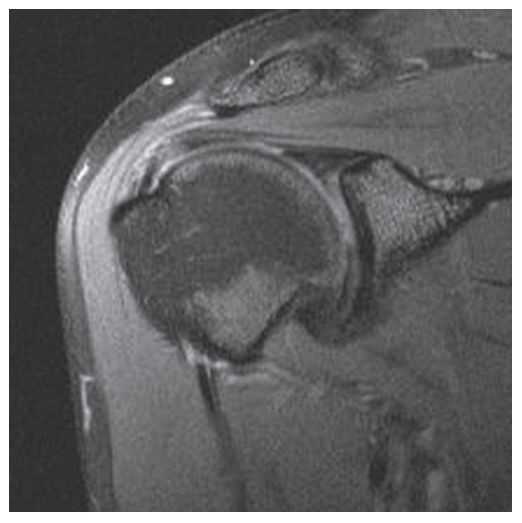 L’esame diagnostico prevede una batteria di test che ci aiutano ad individuare se la causa è all’interno dell’articolazione o meno, e quali strutture sono più coinvolte.
L’esame diagnostico prevede una batteria di test che ci aiutano ad individuare se la causa è all’interno dell’articolazione o meno, e quali strutture sono più coinvolte.
 In questo articolo vorrei riportare un editoriale redatto a fine 2019 sul British Journal of Sport Medicine
In questo articolo vorrei riportare un editoriale redatto a fine 2019 sul British Journal of Sport Medicine Le false convinzioni, i consigli sbagliati, i comportamenti non corretti o i rimedi inutili contribuiscono a alimentare nel paziente la paura, l’atteggiamento negativo e pessimista rispetto alla sua condizione di dolore e disabilità.
Le false convinzioni, i consigli sbagliati, i comportamenti non corretti o i rimedi inutili contribuiscono a alimentare nel paziente la paura, l’atteggiamento negativo e pessimista rispetto alla sua condizione di dolore e disabilità.
 Infiltrazioni, chirurgia e uso di farmaci pesanti come gli oppiacei non sono efficaci sul lungo periodo come trattamento della lombalgia persistente. Inoltre non sono esenti da rischi o da effetti indesiderati.
Infiltrazioni, chirurgia e uso di farmaci pesanti come gli oppiacei non sono efficaci sul lungo periodo come trattamento della lombalgia persistente. Inoltre non sono esenti da rischi o da effetti indesiderati. Andrea Lo Stocco
Andrea Lo Stocco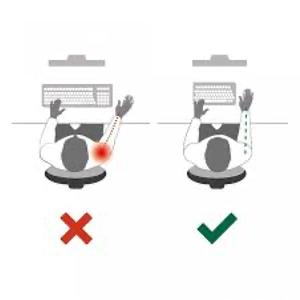 Più il mouse è vicino al tronco e meno sono coinvolti i muscoli della spalla.
Più il mouse è vicino al tronco e meno sono coinvolti i muscoli della spalla. Cambiare il mouse con un dispositivo Trackball può essere un buon compromesso perché non costringe ad allontanare troppo il braccio dal tronco.
Cambiare il mouse con un dispositivo Trackball può essere un buon compromesso perché non costringe ad allontanare troppo il braccio dal tronco. Ci appoggiamo al muro con il sedere, la nuca ed il dorso delle mani aderenti (diverso rispetto alla foto che mette i palmi rivolti al muro). Le spalle devono essere più vicine possibile alla parete. La colonna lombare deve essere staccata per ricreare la normale curvatura anatomica. Si tiene questa posizione per 10 sec.
Ci appoggiamo al muro con il sedere, la nuca ed il dorso delle mani aderenti (diverso rispetto alla foto che mette i palmi rivolti al muro). Le spalle devono essere più vicine possibile alla parete. La colonna lombare deve essere staccata per ricreare la normale curvatura anatomica. Si tiene questa posizione per 10 sec. Si ritorna nella posizione di partenza
Si ritorna nella posizione di partenza Ritorno in posizione neutra e faccio rotazione destra e sinistra del collo
Ritorno in posizione neutra e faccio rotazione destra e sinistra del collo



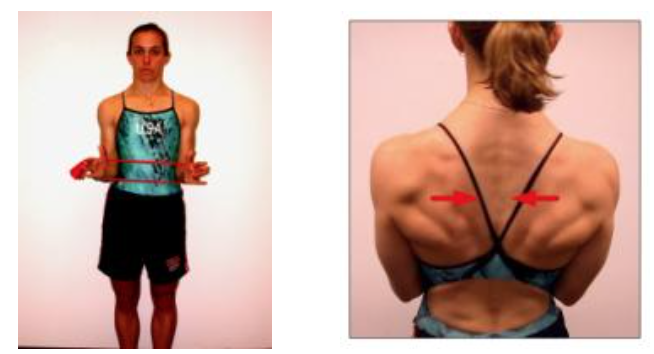
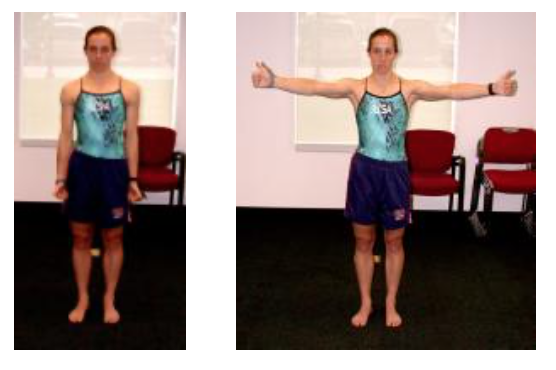
 Andrea Lo Stocco
Andrea Lo Stocco Tutta la sequela di problemi che si hanno dopo l’intervento chirurgico post mastectomia è chiamata SINDROME ASCELLARE, il rischio è di manifestare appunto capsuliti adesive, alterazione della funzione dei muscoli e delle fasce, nevralgie del plesso brachiale, e problemi alla cuffia dei rotatori.
Tutta la sequela di problemi che si hanno dopo l’intervento chirurgico post mastectomia è chiamata SINDROME ASCELLARE, il rischio è di manifestare appunto capsuliti adesive, alterazione della funzione dei muscoli e delle fasce, nevralgie del plesso brachiale, e problemi alla cuffia dei rotatori. Durante la mastectomia demolitiva possono essere interessati anche i nervi toracico lungo o l’ascellare e i relativi muscoli con conseguente alterazione del movimento della scapola e della spalla.
Durante la mastectomia demolitiva possono essere interessati anche i nervi toracico lungo o l’ascellare e i relativi muscoli con conseguente alterazione del movimento della scapola e della spalla. La cicatrice è un altro elemento che “disturba” la normale mobilità dei tessuti con la formazione di aderenze oltre ad essere la fonte di dolore locale o irradiato lungo il braccio.
La cicatrice è un altro elemento che “disturba” la normale mobilità dei tessuti con la formazione di aderenze oltre ad essere la fonte di dolore locale o irradiato lungo il braccio. Un ragionamento a parte va fatto per il linfedema, che è una complicanza frequentissima dopo asportazione dei linfonodi ascellari.
Un ragionamento a parte va fatto per il linfedema, che è una complicanza frequentissima dopo asportazione dei linfonodi ascellari.
 La cervicalgia acuta più frequente è quella che ha una durata breve (qualche giorno), se invece perdura per nel tempo di solito si associa una condizione infiammatoria locale, ernia discale o cause più severe.
La cervicalgia acuta più frequente è quella che ha una durata breve (qualche giorno), se invece perdura per nel tempo di solito si associa una condizione infiammatoria locale, ernia discale o cause più severe.
 Con le tecniche manuali riusciamo a ridurre le tensioni muscolari e fasciali causate dal blocco articolare e dalla posizione antalgica, in questo modo la tecnica articolare specifica sarà più efficace e precisa.
Con le tecniche manuali riusciamo a ridurre le tensioni muscolari e fasciali causate dal blocco articolare e dalla posizione antalgica, in questo modo la tecnica articolare specifica sarà più efficace e precisa.