Il coccige è l’osso che si trova all’estremità bassa dell’osso sacro con il quale si articola, è composto da 3-5 vertebre fuse tra loro e fornisce l’attacco a numerosi legamenti e muscoli del pavimento pelvico.
Quando il coccige è interessato da problemi irritativi, da sovraccarico o da un trauma avrà origine il dolore, allora parleremo di una  condizione dolorosa chiamata coccigodinia, a volte facile da risolvere, altre volte invalidante per il paziente e difficile da affrontare per il professionista della salute.
condizione dolorosa chiamata coccigodinia, a volte facile da risolvere, altre volte invalidante per il paziente e difficile da affrontare per il professionista della salute.
Attorno all’articolazione tra osso sacro e coccige è presente un gruppo di nervi, il plesso pudendo e la terminazione del tronco del sistema nervoso simpatico, che spesso sono causa di dolori che interessano la zona pelvica.
Il coccige può compiere movimenti minimi di flesso/estensione, la flessione avviene grazie alla contrazione dei muscoli del pavimento pelvico, l’estensione avviene passivamente durante la defecazione ed il parto.
Oltre ai legamenti e ai muscoli del pavimento pelvico, una serie di fasce e di muscoli (importanti come il grande gluteo) lo circondano.
La sua posizione, le sue caratteristiche anatomiche e biomeccaniche, la connessione con strutture importanti lo predispongono a varie condizioni che possono interferire con la sua integrità.
 Circa il 60%-70% dei casi di coccigodinia avviene per traumi, stiamo parlando della caduta “sul sedere”, il dolore solitamente è immediato, altre volte è lieve ma rimane una condizione latente che si manifesta anche dopo 2/3 anni.
Circa il 60%-70% dei casi di coccigodinia avviene per traumi, stiamo parlando della caduta “sul sedere”, il dolore solitamente è immediato, altre volte è lieve ma rimane una condizione latente che si manifesta anche dopo 2/3 anni.
Successivamente ad un trauma, oltre all’irritazione dei tessuti si può verificare che il coccige perda il suo normale contatto con il sacro e cambi il suo orientamento normale, parleremo allora di lussazione o sub-lussazione.
Altre cause di coccigodinia possono essere l’eccessiva perdita o l’eccessivo aumento di peso, patologie degenerative articolari, problematiche a carico del pavimento pelvico, fistole sacrali o ascessi.
Le fratture del coccige sono rare. L’irritazione da sovraccarico può essere causa di dolore al coccige, pensiamo alle situazioni in cui la pressione sulla zona è costante come quando si sta troppo tempo seduti soprattutto su superfici inadatte o si fanno sport come il ciclismo o l’equitazione.
In questi casi i tessuti molli che circondano l’osso vanno incontro a microtraumi continui e ad irritazione.
La coccigodinia, senza traumi precedenti, può essere causata da vari fattori, può essere successiva a violenti colpi di frusta o causata da problemi di origine lombo-sacrale (può infatti migliorare con dei trattamenti su questa zona).
 L’articolazione fra coccige e osso sacro può andare incontro a processi degenerativi e infiammatori anche cronici, o addirittura borsiti (infiammazione delle borse sierose di scorrimento).
L’articolazione fra coccige e osso sacro può andare incontro a processi degenerativi e infiammatori anche cronici, o addirittura borsiti (infiammazione delle borse sierose di scorrimento).
Nelle donne la coccigodinia può essere successiva al parto per cause soprattutto meccaniche e irritative. I soggetti con problemi in zona ano-rettale possono soffrirne a causa dell’irradiazione del dolore.
Sono descritti anche casi di coccigodinia essenziale (senza causa certa) che sono state associate a reazioni psicosomatiche successive ad un lutto o al divorzio.
Ci sono delle situazioni congenite in cui il coccige si trova più in flessione del normale e negli anni questo mal posizionamento può essere causa di dolore.
Il dolore della coccigodinia si manifesta soprattutto quando si sta seduti, quindi quando c’è contatto diretto, si riduce rimettendosi in piedi o riducendo la pressione sulla zona.
Se c’è una lussazione il dolore è presente anche al cambio di posizione o nel rialzarsi dalla sedia. La tosse, gli starnuti, la defecazione o i rapporti sessuali sono tutte situazioni che possono aumentare il dolore.
 Molti problemi viscerali come fistole anali, cisti, prostatiti, emorroidi, problemi ginecologici o rettali possono “mimare” un dolore al coccige che non avrà quindi un’origine muscolo-scheletrica.
Molti problemi viscerali come fistole anali, cisti, prostatiti, emorroidi, problemi ginecologici o rettali possono “mimare” un dolore al coccige che non avrà quindi un’origine muscolo-scheletrica.
In fase di valutazione clinica bisogna sempre interrogare il paziente su eventuali problemi correlati per una corretta diagnosi differenziale.
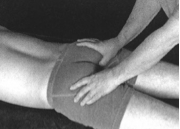
La valutazione prevede la palpazione di tutta l’area per cercare i punti più dolenti, questi di solito si individuano all’apice del coccige e/o sui tessuti circostanti.
Si valuta sempre il corretto movimento articolare in relazione all’osso sacro e la tensione dei muscoli, dei legamenti e delle fasce che possono essere tesi e accorciati e possono presentare essi stessi punti dolorosi soprattutto sui margini laterali dell’osso.
Per accertare la diagnosi possono essere utili più indagini strumentali che devono comunque essere sempre affiancati da una corretta valutazione clinica.
Le radiografie ci mostrano la corretta posizione del coccige e i suoi rapporti con l’osso sacro.
E’ consigliabile sottoporsi ai raggi X sia in posizione eretta che da seduti, in quest’ultima posizione la lussazione in flessione può risultare più evidente.
La risonanza magnetica può essere utile per escludere problemi che interessano i tessuti circostanti l’osso.
La coccigodinia risponde bene al lavoro manuale. Generalmente il trattamento prevede una serie di tecniche sull’articolazione tra osso sacro e coccige per ridurre le disfunzioni potenziali che ne alterano il movimento.
Nei casi di lussazione o sub-lussazione bisogna ristabilire il normale rapporto articolare altrimenti il problema facilmente diventa cronico, i risultati del trattamento di solito sono immediati e definitivi.
Oltre all’articolazione vengono trattati necessariamente tutti i tessuti attorno compresi i muscoli del pavimento pelvico che facilmente troveremo contratti e accorciati così come una serie di strutture legamentose e fasciali che arrivano sul coccige e che sono fonte di tensioni, di restrizioni di movimento e che possono essere responsabili del dolore (diretto o irradiato sugli stessi tessuti circostanti).
Il lavoro riflesso sull’osso sacro è utile a ridurre il segnale doloroso sui nervi che circondano la zona.
È necessario controllare tutte le strutture che hanno a che fare con il bacino (sacro, colonna lombare e anche) perché potremmo trovare la causa o le concause che alimentano la situazione dolorosa.
In alcuni casi è utile consigliare esercizi a casa per il recupero del tono dei muscoli del pavimento pelvico come per esempio gli “esercizi di Kegel”.
Nella fase acuta o sub-acuta è utile consigliare al paziente l’uso di cuscini ad anello da utilizzare sempre quando si sta seduti.
Se al termine di almeno un ciclo di trattamenti manuali la sintomatologia è refrattaria si può associare la terapia fisica con l’uso di ultrasuono o laser terapia, o si consigliano infiltrazioni locali di anestetico o di corticosteroidi.


 Andrea Lo Stocco
Andrea Lo Stocco

 Gli studi sulle cause del RGE concordano su quelli che sono i fattori chiave che generano tale condizione, sicuramente va considerata l’incontinenza (quindi l’incapacità di contrarsi in maniera efficace) del cardias.
Gli studi sulle cause del RGE concordano su quelli che sono i fattori chiave che generano tale condizione, sicuramente va considerata l’incontinenza (quindi l’incapacità di contrarsi in maniera efficace) del cardias. Tra questi abbiamo:
Tra questi abbiamo: La diagnosi del medico di base o dello specialista si basa sulla raccolta dei sintomi e segni clinici e si può avvalere di indagini strumentali come la PH-metria per misurare l’eventuale iperacidità dell’ambiente gastrico ed esofageo, la gastroscopia si utilizza invece per valutare lo stato irritativo della mucosa esofagea e gastrica, la presenza o meno di erosioni o di ernie iatali che spesso sono associate al RGE.
La diagnosi del medico di base o dello specialista si basa sulla raccolta dei sintomi e segni clinici e si può avvalere di indagini strumentali come la PH-metria per misurare l’eventuale iperacidità dell’ambiente gastrico ed esofageo, la gastroscopia si utilizza invece per valutare lo stato irritativo della mucosa esofagea e gastrica, la presenza o meno di erosioni o di ernie iatali che spesso sono associate al RGE. In particolar modo, rispetto al RGE il trattamento (che deve essere sempre modifica e personalizzato in base al paziente) prevede:
In particolar modo, rispetto al RGE il trattamento (che deve essere sempre modifica e personalizzato in base al paziente) prevede: Andrea Lo Stocco
Andrea Lo Stocco Il FAI si crea per un anomalo contatto tra la base della testa del femore ed il bordo dell’acetabolo.
Il FAI si crea per un anomalo contatto tra la base della testa del femore ed il bordo dell’acetabolo.
 Le lesioni a carico del labbro acetabolare sono molto frequenti nei danzatori, nei calciatori, nei tennisti, in chi pratica arti marziali e nei golfisti a causa della ripetitività del gesto atletico. La fascia di età media in cui si presenta tale lesione è di circa 40 anni.
Le lesioni a carico del labbro acetabolare sono molto frequenti nei danzatori, nei calciatori, nei tennisti, in chi pratica arti marziali e nei golfisti a causa della ripetitività del gesto atletico. La fascia di età media in cui si presenta tale lesione è di circa 40 anni. Se il trattamento conservativo non da buoni risultati il trattamento chirurgico è consigliabile.
Se il trattamento conservativo non da buoni risultati il trattamento chirurgico è consigliabile.
 La cervicalgia acuta più frequente è quella che ha una durata breve (qualche giorno), se invece perdura per nel tempo di solito si associa una condizione infiammatoria locale, ernia discale o cause più severe.
La cervicalgia acuta più frequente è quella che ha una durata breve (qualche giorno), se invece perdura per nel tempo di solito si associa una condizione infiammatoria locale, ernia discale o cause più severe.
 Con le tecniche manuali riusciamo a ridurre le tensioni muscolari e fasciali causate dal blocco articolare e dalla posizione antalgica, in questo modo la tecnica articolare specifica sarà più efficace e precisa.
Con le tecniche manuali riusciamo a ridurre le tensioni muscolari e fasciali causate dal blocco articolare e dalla posizione antalgica, in questo modo la tecnica articolare specifica sarà più efficace e precisa.