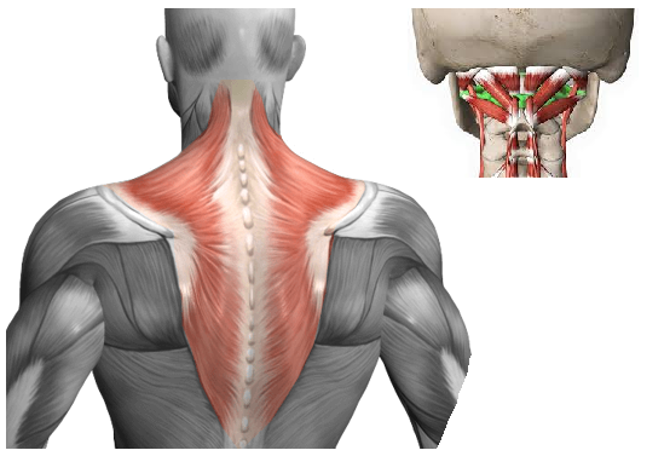
I pazienti ai quali viene proposto, all’interno di una seduta di terapia manuale, una tecnica che prevede la manipolazione vertebrale hanno reazioni diverse.
Conosciamo la manipolazione vertebrale
 Nella mia esperienza ho avuto pazienti che sono spaventati da un gesto che sembra apparentemente invasivo, o magari hanno già avuto spiacevoli esperienze con altri colleghi poco attenti o poco esperti, o semplicemente sono poco informati rispetto al tipo di intervento terapeutico e si lasciano convincere dalle dicerie di qualche conoscente o peggio dalle solite fake news che girano nel web.
Nella mia esperienza ho avuto pazienti che sono spaventati da un gesto che sembra apparentemente invasivo, o magari hanno già avuto spiacevoli esperienze con altri colleghi poco attenti o poco esperti, o semplicemente sono poco informati rispetto al tipo di intervento terapeutico e si lasciano convincere dalle dicerie di qualche conoscente o peggio dalle solite fake news che girano nel web.
Poiché è nostro compito quello di far chiarezza per rendere il paziente sempre partecipe dell’atto terapeutico, approfitto prendendo spunto da un bell’articolo[1] trovato su una rivista on-line per fornire notizie che possono essere utili a chi si rivolge agli operatori sanitari che usano la terapia manuale e nello specifico le manipolazioni vertebrali.
Le tecniche di manipolazione vertebrale
Esistono un centinaio di tecniche di manipolazione vertebrale usate dai chiropratici, ce ne sono altrettante sicuramente in ambito osteopatico e inoltre dobbiamo considerare tutte le tecniche di terapia manuale vertebrale in ambito fisioterapico.
La metodologia tecnica è strettamente legata al tipo di formazione che l’operatore ha seguito, al tipo di impronta pratica delle scuole o dei corsi di formazione e alla soggettività di chi esegue la tecnica.
Io ho sempre affermato che non esiste la tecnica perfetta, ma la tecnica è giusta se applicata con criterio clinico e metodologico.
Perché utilizzarla?
 Lo scopo finale delle tecniche manipolative è quello di recuperare o comunque migliorare la funzione dell’articolazione, in questo caso le articolazioni tra le vertebre, riducendo il dolore e sul lungo periodo l’infiammazione.
Lo scopo finale delle tecniche manipolative è quello di recuperare o comunque migliorare la funzione dell’articolazione, in questo caso le articolazioni tra le vertebre, riducendo il dolore e sul lungo periodo l’infiammazione.
L’effetto diretto è quello riflesso sul muscolo che ridurrà la sua rigidità, e sui tessuti attorno all’articolazione stessa che aumenteranno la loro elasticità, con un importante afflusso di sangue attorno alla zona trattata.
Nell’articolo viene riportata la differenza tra manipolazione spinale intesa come una tecnica che prevede l’uso della forza, e la mobilizzazione spinale che prevede un approccio più gentile.
Devo specificare che è una descrizione che non mi piace e non condivido.
La manipolazione spinale DEVE essere una tecnica poco o per niente invasiva, spessissimo il paziente non ha dolore ne fastidio, non si contraddistingue per l’uso della forza ma della velocità di esecuzione e se l’operatore è esperto, spesso anch’essa è caratterizzata da un approccio “gentile”.
“Aiuto…il CRACK!!!”
 Alcuni pazienti si fanno spaventare dal caratteristico CRACK che accompagna la tecnica, dobbiamo fare quindi chiarezza anche su questo.
Alcuni pazienti si fanno spaventare dal caratteristico CRACK che accompagna la tecnica, dobbiamo fare quindi chiarezza anche su questo.
Intanto non è corretto dire che la tecnica è andata a buon fine solo se si sente il crack, quello è esclusivamente un effetto fisico dato dal rilascio di gas (ossigeno, azoto e anidride carbonica) da parte dell’articolazione, tecnicamente di chiama cavitazione.
A volte questo effetto non si ha ma l’input articolare è comunque sempre lo scopo della tecnica.
 Oltre che dal “rumore” articolare i pazienti sono spaventati da alcune notizie che circolano sui media e che descrivono la tecnica come pericolosa o addirittura mortale (come si vede in qualche film in cui l’eroe super muscoloso annienta tutte le guardie con un colpo ben assestato che SPEZZA il collo), c’è da dire che ormai sono molti gli studi scientifici che dimostrano come sia raro un effetto avverso dato dalla manipolazione spinale, e spesso parliamo di situazioni in cui era preesistente una condizione clinica non nota al paziente e men che meno all’operatore sanitario e che rappresenta una controindicazione alla tecnica.
Oltre che dal “rumore” articolare i pazienti sono spaventati da alcune notizie che circolano sui media e che descrivono la tecnica come pericolosa o addirittura mortale (come si vede in qualche film in cui l’eroe super muscoloso annienta tutte le guardie con un colpo ben assestato che SPEZZA il collo), c’è da dire che ormai sono molti gli studi scientifici che dimostrano come sia raro un effetto avverso dato dalla manipolazione spinale, e spesso parliamo di situazioni in cui era preesistente una condizione clinica non nota al paziente e men che meno all’operatore sanitario e che rappresenta una controindicazione alla tecnica.
A proposito di ciò, come qualsiasi applicazione terapeutica, anche la manipolazione spinale avrà le sue indicazioni e le sue controindicazioni che l’operatore deve bene tener presente durante la raccolta dei dati anamnestici che farà al paziente durante il primo incontro.
Mettersi nelle mani giuste
 Un consiglio importante è sempre quello di rivolgersi a professionisti di cui si può avere la certezza del percorso formativo svolto, tale da rispettare i canoni ufficiali.
Un consiglio importante è sempre quello di rivolgersi a professionisti di cui si può avere la certezza del percorso formativo svolto, tale da rispettare i canoni ufficiali.
Questo oggi si può fare tranquillamente andando a consultare gli elenchi degli ordini professionali o delle associazioni o registri di categoria che sono pubblici.
Un paragone che può sembrare forzato ma che rende l’idea è che anche un chirurgo può essere pericoloso con un bisturi ma se addestrato ad usarlo salva delle vite.
È nostro compito informare sempre i pazienti su quello che andiamo a fare e tranquillizzarli qualora ci fosse la necessità.
Far capire che alcune pratiche o tecniche che apparentemente sembrano pericolose o invasive di fatto non lo sono e soprattutto che sono soltanto una parte di quello che si fa durante una seduta terapeutica.
[1] https://www.spine-health.com/treatment/chiropractic/understanding-spinal-manipulation




 I sintomi possono essere quelli di una irritazione radicolare come il dolore e le parestesie (formicoli, torpore, ecc) o di compressione radicolare (dolore persistente e molto acuto, alterazione della forza, della sensibilità e dei riflessi).
I sintomi possono essere quelli di una irritazione radicolare come il dolore e le parestesie (formicoli, torpore, ecc) o di compressione radicolare (dolore persistente e molto acuto, alterazione della forza, della sensibilità e dei riflessi).
 La valutazione si basa sulla sintomatologia descritta dal paziente, supportata da test specifici per definire bene la causa del problema, l’attenta raccolta dei dati anamnestici e la storia clinica del paziente sono fondamentali.
La valutazione si basa sulla sintomatologia descritta dal paziente, supportata da test specifici per definire bene la causa del problema, l’attenta raccolta dei dati anamnestici e la storia clinica del paziente sono fondamentali. Andrea Lo Stocco
Andrea Lo Stocco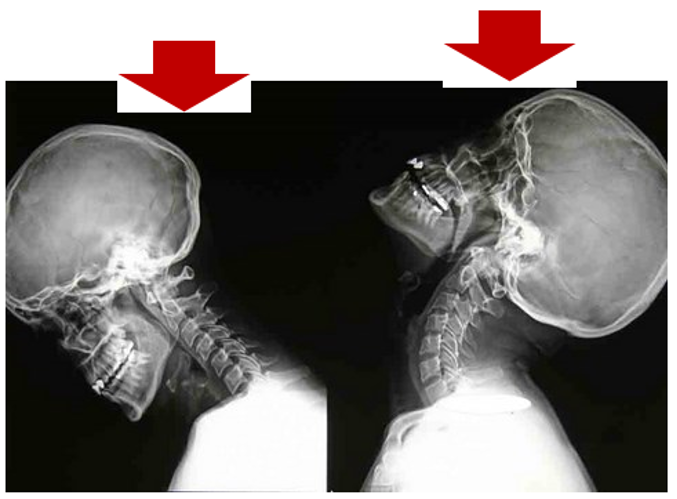 Iniziamo con il definire bene la concussione.
Iniziamo con il definire bene la concussione.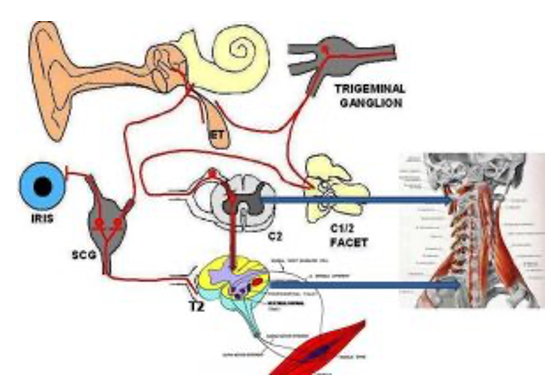 Le vertebre cervicali alte hanno una forte connessione neurologica con i centri dell’equilibrio a livello del sistema nervoso centrale.
Le vertebre cervicali alte hanno una forte connessione neurologica con i centri dell’equilibrio a livello del sistema nervoso centrale.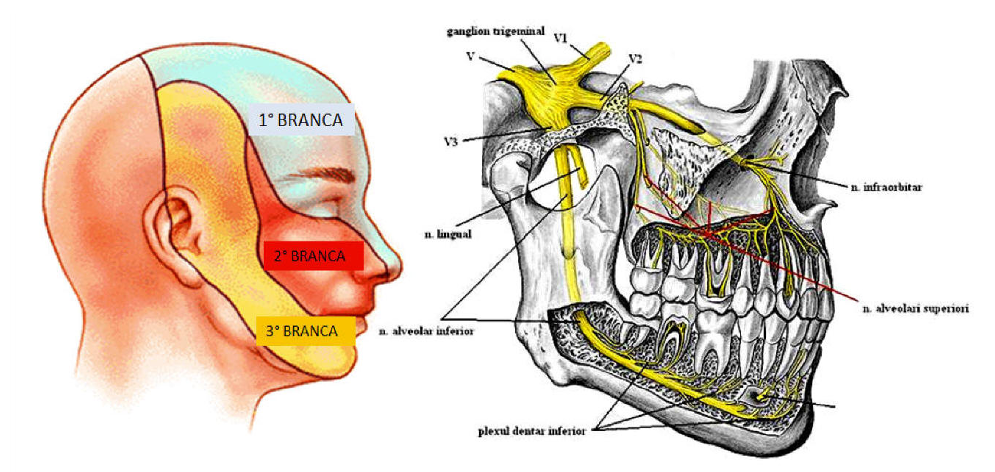 La relazione neurologica delle prime vertebre cervicali è altrettanto intensa (in termini di ripercussioni post trauma) con i nuclei centrali del trigemino.
La relazione neurologica delle prime vertebre cervicali è altrettanto intensa (in termini di ripercussioni post trauma) con i nuclei centrali del trigemino.